A estas alturas, todos estamos bien familiarizados con la inconstante vacilación de la guía de salud pública sobre el uso de máscaras comunitarias. Inicialmente, las máscaras simplemente no eran realmente efectivas. Poco tiempo después, no sólo fueron efectivos para proteger a los demás, sino también para protegerse. Entonces ellos fueron encargado. Más recientemente, esas máscaras de tela que se han vuelto comunes, que fueron fomentadas durante casi dos años, que estuvimos enseñado a hacer a mano por los medios de comunicación, fueron repentinamente, como de la noche a la mañana, relegados a 'decoraciones faciales.'
¿Cómo puede ser que una herramienta que ha existido y estudiado1 durante más de 100 años en el contexto de los virus respiratorios en aerosol de repente parece tan poco entendido? Esta mini-revisión avanzará el argumento de que la evidencia de baja calidad y los marcos bioéticos empobrecidos han informado una relación profundamente tensa con el enmascaramiento en Estados Unidos.
Si bien seguramente todos hemos escuchado alguna variación del argumento de que los estadounidenses son demasiado miopes o egoístas para hacer lo que la gente en países asiáticos estado haciendo durante décadas, esto es insuficiente para dar sentido al momento presente. Ignorar el conocimiento que tenemos, evitar los análisis de costo-beneficio y, lo que es más importante, no aclarar los principios éticos fundamentales corre el riesgo de dañar irreversiblemente el credibilidad de la medicina y la salud pública a los ojos de aquellos a quienes deseamos servir.
Estudios basados en la influenza sobre la eficacia de las mascarillas faciales
Es fundamental comprender la investigación previa a la COVID-19 sobre la eficacia de las mascarillas en el contexto de la influenza porque, como se reconoció desde el principio, se cree que ambos patógenos respiratorios pueden propagarse solo con la respiración a través de partículas en aerosol exhaladas.2 Antes de la pandemia de COVID-19, en 2019, el Programa mundial contra la influenza de la OMS publicó un análisis de las intervenciones no farmacéuticas (NPI, por sus siglas en inglés) en el contexto de una pandemia respiratoria viral potencialmente mortal,3 en ese momento se consideraba más probable como resultado de una nueva cepa de influenza.
Seleccionando revisiones sistemáticas de 18 NPI, incluida la etiqueta respiratoria y las máscaras faciales, los autores concluyeron que “[n]o existe… una falta de evidencia sobre la efectividad de la etiqueta respiratoria mejorada y el uso de máscaras faciales en entornos comunitarios durante epidemias y pandemias de influenza. ” No obstante, los autores reconocen que si bien “[h]abía una serie de ensayos controlados aleatorios (RCT, por sus siglas en inglés) de alta calidad que demostraban que las medidas de protección personal, como la higiene de las manos y las máscaras faciales, tienen, en el mejor de los casos, un efecto pequeño en la transmisión de la influenza, … un mayor cumplimiento en una pandemia grave podría mejorar la eficacia”.
A principios de 2020, los investigadores de Hong Kong reconocieron la importancia de profundizar en la literatura anterior a 2020 sobre el enmascaramiento comunitario. Reconociendo que "las máscaras médicas desechables... fueron diseñadas para que las use el personal médico para proteger contra la contaminación accidental de las heridas de los pacientes y para proteger al usuario contra salpicaduras o aerosoles de fluidos corporales", los investigadores de la Universidad de Hong Kong realizaron un metanálisis de la uso de mascarillas quirúrgicas para prevenir la transmisión de la influenza en entornos no sanitarios.4 Su investigación concluyó que “[n]o encontramos evidencia de que las máscaras faciales de tipo quirúrgico sean efectivas para reducir la transmisión de influenza confirmada por laboratorio, ya sea cuando las usan personas infectadas (control de fuente) o personas de la comunidad en general para reducir su susceptibilidad”. (ver Figura 1). Estos autores, al igual que los autores de la OMS, reconocen en su discusión que las máscaras pueden tener valor para reducir la transmisión de otras infecciones cuando los recursos de atención médica están al límite. Sin embargo, eso no constituye evidencia positiva, constituye la ausencia de evidencia positiva de alta calidad.
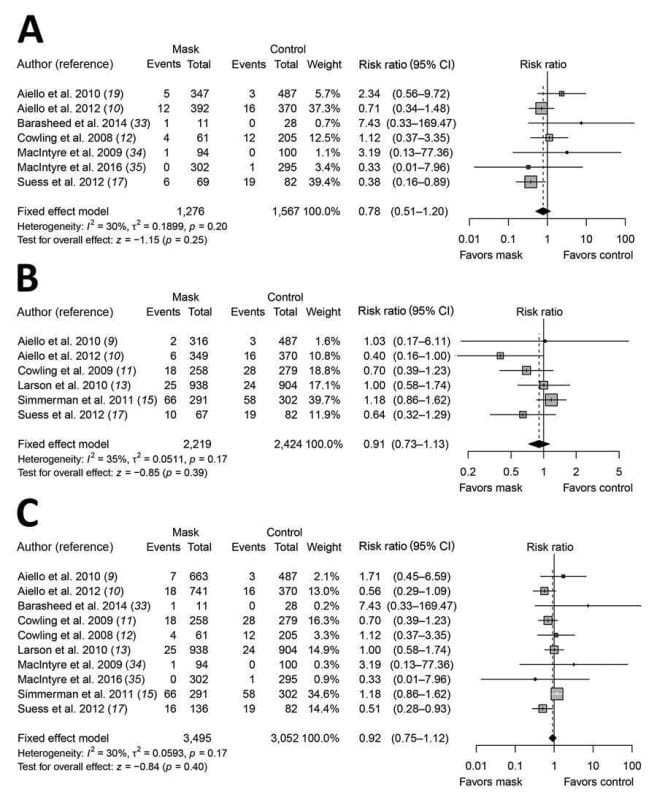
En noviembre de 2020, se realizó una revisión sistemática Cochrane de 67 ECA prepandémicos y ECA grupales de intervenciones físicas para reducir la propagación de virus respiratorios.5 Las conclusiones fueron llamativas:
“Los resultados combinados de los ensayos aleatorios no mostraron una reducción clara de la infección viral respiratoria con el uso de mascarillas médicas/quirúrgicas durante la influenza estacional. No hubo diferencias claras entre el uso de mascarillas médicas/quirúrgicas en comparación con los respiradores N95/P2 en trabajadores de la salud cuando se usan en la atención de rutina para reducir la infección viral respiratoria. Es probable que la higiene de las manos reduzca modestamente la carga de enfermedades respiratorias. Los daños asociados con las intervenciones físicas fueron poco investigados”.
En particular, esta revisión Cochrane va más allá de los entornos comunitarios y también plantea preguntas sobre los entornos de atención médica. Al comparar las mascarillas quirúrgicas con ninguna mascarilla, los autores informan evidencia de certeza moderada de poco o ningún impacto en el criterio principal de valoración de la influenza confirmada por laboratorio en función de un cociente de riesgos de 0.91 a favor de las mascarillas, con un intervalo de confianza del 95 % de 0.66 a 1.26 .
Sin embargo, al entrar en 2020, era como si este cuerpo de literatura nunca hubiera existido. Así comenzaron los vigorosos intentos de reinventar la rueda.
ECA desde el inicio de la pandemia de COVID-19
A lo largo de la pandemia, los Centros para el Control y la Prevención de Enfermedades se han posicionado como la autoridad en información sobre intervenciones efectivas para limitar la propagación del virus. Así, sus página web titulado “Resumen científico: uso comunitario de máscaras para controlar la propagación del SARS-CoV-2” es un recurso natural a partir del cual comenzar una investigación sobre los ECA de la era de la pandemia sobre el uso de máscaras.6 Sorprendentemente, solo hay dos ECA discutidos en detalle en esta página. El primer estudio citado en la página que respalda el enmascaramiento comunitario es uno de esos ECA: un "ensayo aleatorio grupal grande y bien diseñado en Bangladesh" realizado a fines de 2020. Este es un estudio bien controlado, bien considerado y de amplia circulación. tiene sentido por qué esto se enumeraría primero: proporciona la base más sólida de evidencia clínicamente relevante del mundo real para el uso de máscaras en el contexto de la transmisión de COVID-19.
¿Qué mostró el estudio de Bangladesh? Después de la aleatorización de las aldeas en las zonas rurales de Bangladesh a mascarillas quirúrgicas, mascarillas de tela y brazos sin intervención, se llevó a cabo una estrategia intensiva de promoción de mascarillas en las aldeas de intervención.7 Los investigadores encontraron que la intervención condujo a un aumento absoluto del 29% en el uso adecuado de máscaras en las aldeas de intervención. También concluyen que “encontramos pruebas claras de que las mascarillas quirúrgicas conducen a una reducción relativa de la seroprevalencia sintomática del 11.1 % (tasa de prevalencia ajustada = 0.89 [0.78, 1.00]; prevalencia de control = 0.81 %; prevalencia del tratamiento = 0.72 %) . Aunque las estimaciones puntuales de las mascarillas de tela sugieren que reducen el riesgo, los límites de confianza incluyen un tamaño del efecto similar al de las mascarillas quirúrgicas y ningún efecto en absoluto”. En resumen, los efectos de las mascarillas de tela no pueden considerarse estadísticamente significativos (sin efecto). Mientras tanto, las máscaras quirúrgicas produjeron una reducción del riesgo absoluto del 0.09 % en la seropositividad sintomática en relación con el control. Convertir esto en un 'número necesario para enmascarar' para prevenir 1 instancia de seropositividad sintomática resultaría en alrededor de 1,111 (1/0.0009). Este número sería dramáticamente más alto para los puntos finales de enfermedad grave y muerte debido a COVID-19.
¿Qué significan estos resultados? Es de destacar que los criterios de valoración primarios no fueron una enfermedad grave o la muerte, sino tener síntomas y dar positivo en las pruebas de anticuerpos contra la COVID. Una vez más, los autores informaron un índice de prevalencia de seropositividad de COVID (también conocido como índice de riesgo o riesgo relativo) de 0.89 en los brazos con máscara quirúrgica frente a sin máscara. Al interpretar estos resultados, podríamos compararlos con la revisión Cochrane discutida anteriormente, que encontró una razón de riesgo de influenza confirmada por laboratorio de 0.91 en los brazos con máscara quirúrgica versus sin máscara.
Los resultados de Bangladesh muestran una reducción de riesgo mínimamente mayor en su brazo de máscara en comparación con este estudio. También podríamos comparar los resultados con la Figura 1 del artículo de la Universidad de Hong Kong discutido anteriormente en el que se informó una relación de riesgo de influenza confirmada por laboratorio de 0.78 para la mascarilla quirúrgica frente a ninguna mascarilla. El estudio de Bangladesh muestra un efecto menor en esta comparación. Ambos estudios de máscaras contra la influenza concluyeron que las máscaras quirúrgicas básicamente no tienen impacto. Los tres estudios analizados aquí tenían intervalos de confianza del 95 % que incluían o cruzaban 1, el punto en el que las máscaras quirúrgicas y la ausencia de máscaras se asocian con el mismo resultado. Parecería que antes de 2020, el tamaño del efecto encontrado por el estudio de Bangladesh se consideraría mínimo en el mejor de los casos y sin sentido de lo contrario.
El segundo ECA en la página de los CDC es un estudio de Dinamarca.8 Los antecedentes de estos autores (es decir, creencias y expectativas previas) revelaron que creían que una reducción del 50% en la infección sería significativa, y su estudio se realizó en contra de esta hipótesis. Los antecedentes son importantes porque dan forma a lo que buscan los investigadores. Estos autores no encontraron esta reducción; en cambio, encontraron una reducción del riesgo absoluto del 0.3 % que corresponde a una reducción del riesgo relativo de alrededor del 14 % y una razón de riesgo de alrededor de 0.85 (intervalo de confianza del 95 % de alrededor de 0.72 a 0.99 por letra a la editor).
En particular, los CDC concluyeron que el estudio de Bangladesh mostró que "incluso los aumentos modestos en el uso comunitario de máscaras pueden reducir de manera efectiva las infecciones sintomáticas por SARS-CoV-2".6 Pero esto plantea muchas preguntas: ¿Qué se necesitaría para aumentar significativamente el uso efectivo de mascarillas en la comunidad, por encima del 29 % que arroja el estudio? ¿Qué le haría al tejido social de una sociedad poner tanto esfuerzo en lograr el cumplimiento de una intervención, todo por una reducción absoluta máxima del riesgo de seropositividad sintomática de menos del 1 % (nuevamente, dejando de lado los puntos finales de enfermedad y muerte)? ¿Qué significa que se necesitaron millones de dólares y un estudio masivo en una población extranjera sin una tasa de vacunación de referencia para probar un efecto pequeño? ¿Y qué sugiere eso que podría tener el impacto de intervenciones similares en las poblaciones de este país?
El estado de la evidencia
Las preguntas planteadas anteriormente apuntan a otra: ¿por qué no hubo más ECA para tratar de responder algunas de estas preguntas? Muchos de los argumentos a favor de las recomendaciones y mandatos de mascarillas se basan en plausibilidad biológica y filtración estudios, a menudo basándose en Maniquíes. Estos simplemente no pueden reemplazar los datos clínicamente relevantes generados a través de ensayos aleatorios a gran escala, especialmente cuando la fuerza de la política pública se ejerce a través de mandatos de máscara. El mundo real es complicado. Tener en cuenta las barreras del mundo real para la adherencia es la única forma de determinar si una intervención es realmente factible y vale la pena. La evidencia hasta el momento que consta de revisiones sistemáticas muy grandes, metanálisis y ECA grandes no parece respaldar tal política.
Como ha modelado el Dr. John P. Ioannidis, es probable que la mayoría de los hallazgos de investigación publicados en los que los investigadores afirman que existe alguna relación sean falsos.9 Muchos en la comunidad científica también están familiarizados con la crisis de reproducibilidad dentro de la investigación médica. Por lo tanto, incluso si apareciera un nuevo estudio que afirmara un tamaño del efecto mucho más significativo que los discutidos anteriormente, sería necesario reproducirlo y estar sujeto a una evaluación rigurosa para evaluar los sesgos latentes que Ioannidis identifica como socavando gran parte del conocimiento académico. investigar.
En una revisión de evidencia de enero de 2021 sobre máscaras en el entorno de COVID-19, los autores proponen algunas respuestas sobre por qué no se han realizado más ECA.10 “[E]s problemas éticos”, ofrecen, “impiden la disponibilidad de un brazo de control desenmascarado”. Argumentan que “en general, no deberíamos esperar poder encontrar ensayos controlados, debido a razones logísticas y éticas”. Y, sin embargo, es precisamente por razones éticas que debemos superar los obstáculos logísticos de los ensayos controlados aleatorios para demostrar la eficacia.
En cambio, subcontratamos nuestras preguntas éticas a aldeas rurales en países subdesarrollados. Si los funcionarios van a gastar capital político para hacer que el poder coercitivo del estado influya en el cumplimiento de la conducta, como mínimo, la evidencia debe ser sólida. Pero más allá de esto, no se ha llevado a cabo un debate público sobre cuáles son los antecedentes apropiados para futuras investigaciones y cuál debería ser el tamaño del efecto para justificar tal acción ni siquiera dos años después de la pandemia. Tanto los investigadores como los formuladores de políticas de salud pública no han logrado dilucidar desde qué principios bioéticos están operando.
Problemas éticos con la justificación de los mandatos
Desde que comenzaron a implementarse los mandatos de uso de mascarillas, la política relacionada con las mascarillas se ha visto impulsada por apelaciones falaces a la autoridad, dependencia de evidencia de baja calidad o tamaños de efecto mínimos, y violaciones de principios éticos como el principio de precaución y la autonomía del paciente. El principio de precaución afirma que la carga de probar la ausencia de daño y la naturaleza definitiva de los beneficios recae sobre quienes abogan por la intervención. El principio de la autonomía del paciente es fundamental para la medicina. A lo largo de la pandemia, el terreno sobre el que descansa el enmascaramiento ha cambiado. A veces nos han dicho que enmascarar solo nos protege a nosotros mismos; otras veces nos han dicho que enmascarar protege a los que están cerca y, por lo tanto, es imperativo que todos se enmascaren con una ética utilitaria. En la revisión Cochrane de 2020, los autores señalaron que los daños no se investigaron lo suficiente. Esto sigue siendo cierto.11
Sin embargo, el problema de promover evidencia de baja calidad sin lidiar con los principios éticos fundamentales es que conduce a comportamientos y decisiones institucionales que pueden estar completamente fuera de contacto con la realidad. Por ejemplo, la autopercepción del riesgo de uno mismo puede ser inexacta. Una persona, que sobrestima los beneficios del enmascaramiento, podría optar por visitar a un ser querido severamente inmunocomprometido creyendo que ha eliminado la mayor parte del riesgo simplemente con el enmascaramiento. Las personas pueden verbal o físicamente atacar personas desenmascaradas con hostilidad debido a la falsa creencia de que su riesgo de muerte aumenta dramáticamente por las acciones de otros. Un dermatólogo atemorizado que usa un N95 y un protector facial podría pedirle a un paciente asintomático que contenga la respiración durante los 5 segundos durante los cuales se quitó la máscara para un examen de la piel del rostro, creyendo que reduciría significativamente su riesgo de infección por COVID-19. los director del CDC podría afirmar erróneamente un porcentaje absurdamente alto, por ejemplo, más del 80%, en el que las 'máscaras' reducen la posibilidad de contraer COVID-19. Y distritos escolares en enclaves altamente ricos y educados podría hacer la transición de los niños a usar N-95 a pesar de la ausencia de estudios de validación en poblaciones pediátricas o entornos comunitarios.
Uno podría verse obligado a preguntar: “¿Cuál es el problema? #MáscaraComoUnNiño!” Pero estos desarrollos en nuestro enfoque de las enfermedades infecciosas no son benignos y se están implementando a escala. Se alienta a los seres humanos a verse unos a otros como vectores perpetuos de enfermedades y se subordina una relación con el mundo natural basada en la resiliencia y la armonía a una visión de la vida como fundamentalmente peligrosa, insegura y manejable con control total utilizando métodos para los cuales ni siquiera tienen pruebas sólidas.
Si bien podemos (y debemos) tener un debate vigoroso sobre si ese punto de vista es apropiado en los hospitales, sin duda es inhumano aplicarlo al resto de la vida humana, especialmente a la luz del hecho de que cada pandemia respiratoria ha alcanzado un estado inevitable de endemicidad. .12
La medicina tiene un historial de patologizar las cosas que más nos conectan con la vida en la Tierra, desde la luz solar hasta nuestra respiración; esto no está centrado en el paciente, sino que es antihumano. Como enfoque de exámenes parciales, la política está empezando a cambiar. Pero durante dos años, los mandatos de máscaras fueron impulsados por la pregunta contrafáctica "¿Qué pasa si muchas personas mueren porque no creíamos lo suficiente en las máscaras?" Esto no fue diferente de justificar el bautismo universal forzado al preguntar "¿Qué pasa si muchas personas van al infierno porque no creímos lo suficiente en Dios?" No es ciencia. Es cientificismo.
Referencias
1. Kellogg WH, MacMillan G. Un estudio experimental de la eficacia de las mascarillas faciales de gasa. Revista Americana de Salud Pública. 1920;10(1):34-42.
2. Esquema G. La respiración es suficiente: para la propagación del virus de la influenza y el SARS-CoV-2 solo con la respiración. Revista de medicina en aerosol y administración de fármacos pulmonares. 2020;33(4):230-234.
3. Organización WH. Medidas de salud pública no farmacéuticas para mitigar el riesgo y el impacto de la influenza epidémica y pandémica: anexo: informe de revisiones sistemáticas de la literatura. 2019.
4. Xiao J, Shiu EY, Gao H, et al. Medidas no farmacéuticas para la gripe pandémica en entornos no sanitarios: medidas ambientales y de protección personal. Enfermedades infecciosas emergentes. 2020; 26 (5): 967.
5. Jefferson T, Del Mar CB, Dooley L, et al. Intervenciones físicas para interrumpir o reducir la propagación de virus respiratorios. Base de datos Cochrane de revisiones sistemáticas. 2020;(11)
6. Prevención CfDCa. Informe científico: uso comunitario de mascarillas para controlar la propagación del SARS-CoV-2. Consultado el 4 de febrero de 2022. https://www.cdc.gov/coronavirus/2019-ncov/science/science-briefs/masking-science-sars-cov2.html
7. Abaluck J, Kwong LH, Styczynski A, et al. Impacto del enmascaramiento comunitario en COVID-19: un ensayo aleatorizado por grupos en Bangladesh. Ciencia:. 2021:eabi9069.
8. Bundgaard H, Ringgaard AK, Raaschou-Pedersen DET, Bundgaard JS, Iversen KK. Eficacia de agregar una recomendación de máscara a otras medidas de salud pública. Annals of Internal Medicine. 2021;174(8):1194-1195.
9. Ioannidis JP. Por qué la mayoría de los hallazgos de investigación publicados son falsos. Medicina PLoS. 2005; 2 (8): e124.
10. Howard J, Huang A, Li Z, et al. Una revisión de evidencia de máscaras faciales contra COVID-19. Actas de la Academia Nacional de Ciencias. 2021;118(4)
11. Liu IT, Prasad V, Darrow JJ. ¿Qué tan efectivas son las máscaras faciales de tela?: más de un siglo después de la pandemia de influenza de 1918, las afirmaciones sobre la efectividad de las máscaras continúan careciendo de una base firme. Regulación. 2021, 44: 32.
12. Heriot GS, Jamrozik E. Imaginación y recuerdo: ¿qué papel debe desempeñar la epidemiología histórica en un mundo embrujado por los modelos matemáticos de COVID-19 y otras epidemias? Historia y Filosofía de las Ciencias de la Vida. 2021;43(2):1-5.
Publicado bajo un Licencia de Creative Commons Atribución Internacional
Para reimpresiones, vuelva a establecer el enlace canónico en el original Instituto Brownstone Artículo y Autor.









