“Si tiene gafas o un protector para los ojos, debe usarlo”. ~ Anthony Fauci, 30 de julio de 2020
Ya habíamos escuchado lo suficiente de Fauci cuando se hizo este comentario a mediados de 2020 para comenzar a ignorar automáticamente sus consejos frecuentemente contradictorios. ¿Y si hubiéramos dado peso a este comentario y explorado porque comenzó a recomendar gafas (pero nunca se las puso él mismo)?
Si bien no me sorprende que la anatomía interna de la cara, incluidos los conductos oculares y la conectividad dentro de las estructuras, no sean de conocimiento común, esperaba más reacciones de la comunidad médica con respecto al impulso de Fauci por la protección ocular. Los profesionales médicos no solo toman cursos extensos sobre anatomía humana, sino que también deben reunirse anualmente con un higienista industrial para obtener un kit específico para peligros y probado para cada entorno de exposición, incluida la protección ocular. Este proceso de prueba requiere entrar en detalles sobre cada entorno de exposición y las prácticas requeridas para ponerse y quitarse dentro del alcance de sus funciones profesionales.
En lugar de dar más detalles sobre su recomendación, Fauci simplemente silenció públicamente el tema y la gente continuó, obedientemente enmascarada pero completamente negligente con sus conductos nasolagrimales. Vergüenza, vergüenza.
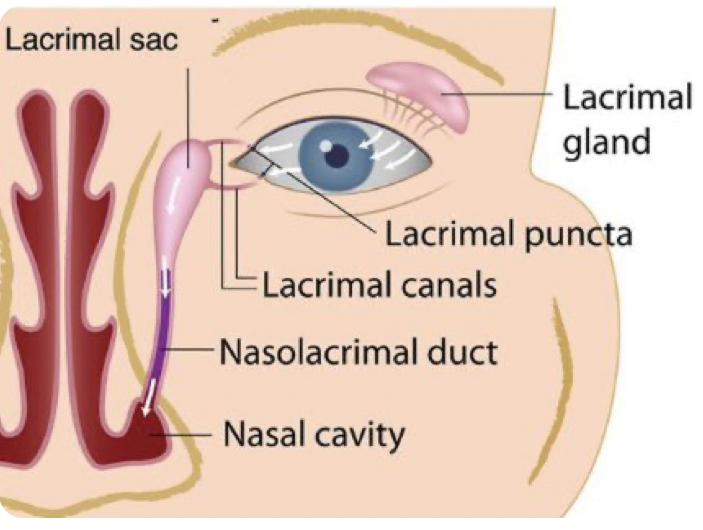
Estas son las estructuras del aparato lagrimal que conectan las vías ocular y nasal. Básicamente, el ojo drena en la cavidad nasal. Ninguna de las cabezas parlantes de la comunidad médica parece mencionar que estas partes del cuerpo se conectan entre sí, y aunque escuchamos sobre máscaras hasta la saciedad tres años después del inicio de la pandemia de SARS-CoV-2, nadie está discutiendo con extraños en Internet acerca de las gafas.
Bernie Sanders fue elogiado recientemente por ser la única persona en el Estado de la Unión de febrero de 2023 que se puso un respirador (subgrado, no mitigador), pero el ojo espía algo sospechoso. Se notó que seguía quitándose los anteojos, ya que se empañaban.

Aquellos que se han puesto respiradores han experimentado que las emisiones de exhalación generalmente se redirigen fuera del puente de la nariz (o fuera de los espacios laterales si están sellados incorrectamente). Este es el penacho de emisión de exhalación creado por un respirador N95 ajustado y sin válvula:

Este penacho de emisiones respiratorias cálidas y húmedas es lo que hace que los anteojos se empañen. Precisamente por eso sigo argumentando que las máscaras NO son control de fuente para aerosoles respiratorios, porque estos aparatos no están diseñados ni destinados a proteger a otros de sus emisiones, sino únicamente para la protección del usuario. La ASTM está de acuerdo conmigo en este asunto:
Especificación estándar para cubiertas faciales de barrera de la Sociedad Estadounidense para Pruebas y Materiales (ASTM) F3502-21 La nota 2 establece: “Actualmente no existen métodos establecidos para medir las fugas hacia el exterior de una cubierta facial de barrera, mascarilla médica o respirador. Nada en este estándar aborda o implica una evaluación cuantitativa de las fugas hacia el exterior y no se pueden hacer afirmaciones sobre el grado en que una cubierta facial de barrera reduce la emisión de partículas generadas por humanos”.
Además, la Nota 5 establece: “Actualmente no existen técnicas aceptadas específicas que estén disponibles para medir las fugas hacia el exterior de una cubierta facial de barrera u otros productos. Por lo tanto, no se pueden hacer afirmaciones con respecto al grado de control de la fuente que ofrece la cubierta facial de barrera en función de la evaluación de fugas”.
Entonces, ¿importa si las emisiones de exhalación de su vecino se dirigen a su cara durante las 6 horas de vuelo?

Absolutamente. Imagínese sentado entre estos dos buenos muchachos con los ojos expuestos y sus penachos de emisión dirigidos directamente a su cara.
En la mitigación de los peligros de los aerosoles, la protección para los ojos es una parte estándar del kit requerido, porque aquellos con el dominio correcto de experiencia, Higiene Industrial, saben lo suficiente sobre la anatomía humana para recordar la interconectividad de las estructuras faciales.
Transmisión ocular del SARS-CoV-2
Se ha prestado mucha atención a la protección respiratoria desde el comienzo de la pandemia, pero la transmisión ocular ya estaba establecida para el SARS-CoV-1.
“Se ha demostrado que el SARS-CoV-1 se transmite a través del contacto directo o con el contacto de gotas o partículas en aerosol con las membranas mucosas de los ojos, la nariz y la boca. De hecho, durante el brote de SARS-CoV-2003 de 1 en Toronto, los trabajadores de la salud que no usaron protección para los ojos al atender a pacientes infectados con SARS-CoV-1 tuvieron una tasa más alta de seroconversión”.
También estamos comenzando a ver cómo surge una creciente investigación sobre la transmisión ocular del SARS-CoV-2, que viaja a través del conducto nasolagrimal desde el ojo y drena en la cavidad sinusal.
"Hay evidencia que el SARS-CoV-2 puede infectar directamente las células en la superficie ocular, o el virus puede ser transportado por las lágrimas a través del conducto nasolagrimal para infectar el epitelio nasal o gastrointestinal”.
“El sistema nasolagrimal proporciona una conexión anatómica entre la superficie ocular y el tracto respiratorio superior. Cuando se instila una gota en el ojo, aunque parte de ella es absorbida por la córnea y la conjuntiva, la mayor parte se drena en la cavidad nasal a través del canal nasolagrimal y posteriormente se transfiere al tracto respiratorio superior o gastrointestinal.
"SARS-CoV-2 en la superficie ocular puede transferirse a diferentes sistemas junto con las lágrimas a través de la vía nasolagrimal”.
Rara vez la exposición ocular resultó en una infección ocular, mientras que las infecciones sistémicas ocurrieron con regularidad. Por este motivo, no siempre se puede determinar la exposición ocular como el punto de contacto, ya que una infección ocular no siempre coincide con una infección sistémica.
El conducto nasolagrimal se discute a menudo en la investigación de transmisión ocular, pero esta no es la única vía de transmisión ocular discutida.
“Hay dos vías por las cuales la exposición ocular podría conducir a la transmisión sistémica del virus SARS-CoV-2. (1) Infección directa de los tejidos oculares, incluida la córnea, la conjuntiva, la glándula lagrimal, las glándulas de Meibomio por exposición al virus y (2) el virus en las lágrimas, que luego atraviesa el conducto nasolagrimal para infectar el epitelio nasal o gastrointestinal”.
Además, la investigación se está llevando a cabo sobre el uso de las secreciones oculares en transmisora SARS-CoV-2.
“Entonces aquí viene la pregunta, si el SARS-CoV-2 detectado en las secreciones y lágrimas conjuntivales es un virus infeccioso. Colavita et al inocularon células Vero E6 con la primera muestra ocular positiva de ARN obtenida de un paciente con COVID-19. El efecto citopático se observó 5 días después de la inoculación y la replicación viral se confirmó mediante RT-PCR en tiempo real en medio celular gastado. Hui et al también aislaron el virus SARS-CoV-2 de una muestra de aspirado nasofaríngeo y un hisopo de garganta de un paciente con COVID-19. El virus aislado no solo infectó explantes conjuntivales humanos, sino que también infectó más extensamente y alcanzó títulos virales infecciosos más altos que el SARS-CoV”.
Según este estudio, las secreciones oculares eran altamente infecciosas.
“La superficie ocular puede servir como reservorio y fuente de contagio del SARS-CoV-2. El SARS-CoV-2 puede transmitirse a la superficie ocular a través del contacto mano-ojo y aerosoles, y luego transferirse a otros sistemas por vía nasolagrimal y metástasis hematógena. No se puede ignorar la posibilidad de transmisión ocular del SARS-CoV-2”.
Este documento también se centra en los aerosoles que entran en contacto con la mucosa ocular.
“Una vez que se forman los aerosoles, el SARS-CoV-2 puede unirse al ACE2 en la mucosa ocular expuesta para causar una infección. Para evitar que los aerosoles entren en contacto con la superficie del ojo, no se puede ignorar la protección para los ojos”.
Un área adicional explorada en este análisis analiza los macacos rhesus en los que solo los inoculados por vía ocular se infectaron.
“Si la superficie ocular es la puerta de entrada del SARS-CoV-2, ¿adónde se transfiere el virus después de entrar? Un experimento con animales revela las posibles rutas nasolagrimales de transferencia de SARS-CoV-2 desde la superficie ocular. Se inocularon cinco macacos rhesus con 1 × 106 dosis infecciosas al 50 % de cultivo de tejido de SARS-CoV-2. Solo en los hisopos conjuntivales de macacos rhesus inoculados por vía conjuntival se pudo detectar el SARS-CoV-2. Los hisopos conjuntivales de los macacos rhesus que se inocularon por vía intragástrica o intratraqueal fueron negativos. Tres días después de la inoculación conjuntival, los macacos rhesus presentaron neumonía intersticial leve. Las autopsias mostraron que el SARS-CoV-2 era detectable en los tejidos del sistema nasolagrimal, incluida la glándula lagrimal, la conjuntiva, la cavidad nasal y la garganta, que conectaban los ojos y el tracto respiratorio en la anatomía”.
An estudio adicional de macacos tuvo hallazgos similares.
“Deng et al. mostró que la infección por SARS-CoV-2 podría inducirse mediante la inoculación en la superficie ocular en un modelo animal experimental utilizando macacos. Aunque los investigadores detectaron el virus en hisopos conjuntivales solo el primer día después de la inoculación, continuaron detectándolo en hisopos nasales y de garganta entre 1 y 7 días después de la inoculación. Sus hallazgos demostraron que la carga viral en la mucosa de las vías respiratorias era mucho mayor que la de la superficie ocular. Sacrificaron y practicaron la necropsia a uno de los animales inoculados con conjuntiva y descubrieron que el virus se había propagado al sistema nasolagrimal y al tejido ocular, cavidad nasal, faringe, tráquea, tejidos en la cavidad oral, tejidos en el lóbulo inferior izquierdo del pulmón, ganglios linfáticos inguinales y perirrectales, estómago, duodeno, ciego e íleon. También encontraron un anticuerpo IgG específico, lo que indica que el animal estaba infectado con SARS-CoV-2 a través de la ruta de la superficie ocular”.
Si bien la ruta nasolagrimal es el enfoque principal en la mayoría de las investigaciones actuales, la barrera hematorretiniana (BRB) también se analiza como una vía posible.
“Una vez que alcanza la superficie ocular, el SARS-CoV-2 podría invadir la conjuntiva y el iris bajo la mediación de ACE2 y CD147, otro posible receptor del SARS-CoV-2 en las células huésped. De Figueiredo et al describieron las siguientes vías posibles. Después de llegar a los capilares sanguíneos y luego al plexo coroideo, el virus llega a la barrera hematorretiniana (BRB), que expresa tanto ACE2 como CD147 en las células del epitelio pigmentario de la retina y en las células endoteliales de los vasos sanguíneos. Dado que CD147 interviene en la ruptura de las barreras sanguíneas neurovasculares, el virus puede cruzar la BRB y entrar en la sangre”.
RSV
Recientemente ha habido un impulso para recuperar las máscaras para el virus respiratorio sincitial (RSV), especialmente en las escuelas, ya que este patógeno afecta en gran medida a las poblaciones jóvenes, pero la transmisión ocular es un método comprobado de infectividad para el RSV.
en este papel, la dosificación intranasal del patógeno dado resultó en la aparición de la enfermedad para casi todos los patógenos respiratorios estudiados. Revisa las rutas de transmisión y la dosis infectiva mínima para influenza, rinovirus, coxsackievirus, adenovirus, RSV, virus entéricos, rotavirus, norovirus y ecovirus, incluida la transmisión ocular.
“Se cree que las dosis infecciosas de rinovirus en la nariz y los ojos son comparables porque el virus no infecta los ojos, pero parece viajar desde los ojos hasta la mucosa nasal a través del conducto lagrimal”.
Hall et al. (1981) investigaron la infectividad de la cepa RSV A2 administrada por la nariz, los ojos y la boca en voluntarios adultos. Informaron que el virus puede infectar por los ojos o la nariz y ambas rutas parecen ser igualmente sensibles. Una dosis de 1.6 × 105 TCID50 infectó a tres de los cuatro voluntarios administrados en los ojos o la nariz, mientras que solo uno de los ocho se infectó por inoculación oral, y se pensó que esto se debía a una propagación secundaria del virus”.
"RSV A2 tuvo poca infectividad cuando se administró por la boca, pero se demostró que infecta por los ojos y la nariz y ambas vías parecen ser igualmente sensibles al virus".
“Bynoe et al. (1961) encontraron que los resfriados se podían producir casi tan fácilmente aplicando el virus mediante hisopos nasales y conjuntivales como administrando gotas nasales a los voluntarios”.
¿Las máscaras salvarían a las escuelas de la circulación del RSV? La mayoría de los niños tienen sistemas inmunológicos robustos, con un porcentaje muy, muy pequeño de la población joven que se somete a quimioterapia o toma inmunosupresores, que generalmente no están en el campus para el aprendizaje en persona. Pero para aquellos que buscan protección e instrucción en persona, no debemos prepararlos para un bombardeo inmunológico ofreciéndoles una falsa sensación de seguridad mientras fingen ignorancia de otras rutas de transmisión viables. Las mascarillas no son la respuesta.
Resumen
La transmisión ocular de patógenos respiratorios no ha sido un punto focal de estudio, pero con otros patógenos y la creciente investigación sobre el SARS-CoV-2 que muestra una aparición sistémica tan fácil para esta ruta de transmisión, se debe prestar más atención a esta área de investigación.
Considere a todas las personas que ha visto ponerse máscaras o respiradores en los últimos tres años, seguro del mérito de su virtud. ¿Cuántos todavía se enfermaron? ¿Alguna vez viste a alguien poniéndose gafas? ¿Llegaremos alguna vez a discutir el agotamiento de la jerarquía de controles, o las medidas de mitigación reales son demasiado tabú, demasiado marginales?
TLDR: La transmisión ocular es un método viable de transmisión del SARS-CoV-2. Las máscaras no son control de fuente. Incluso los N95 no van a solucionar esto. Y todas las máscaras de niños son no regulado, no probado, poco ético e inseguro, con cero eficacia, ajuste, duración del uso o estándares de autorización médica, y dado que la transmisión ocular es una ruta comprobada de transmisión para el RSV, las máscaras tampoco solucionarán ese problema.
Publicado bajo un Licencia de Creative Commons Atribución Internacional
Para reimpresiones, vuelva a establecer el enlace canónico en el original Instituto Brownstone Artículo y Autor.









