Entre las personas expuestas a COVID-19, las personas de 70 años tienen aproximadamente el doble de mortalidad que las de 60, 10 veces la mortalidad de las de 50, 40 veces la de las de 40, 100 veces la de las de 30, 300 veces mayor que la de los veinteañeros, y una mortalidad más de 20 veces superior a la de los niños. Dado que COVID-3000 opera de una manera altamente específica para la edad, las contramedidas obligatorias también deben ser específicas para la edad. Si no, se perderán vidas innecesariamente.
Para determinar medidas efectivas de salud pública contra el COVID-19, es importante conocer las características de la población de la epidemia [1]. Se ha informado ampliamente que las tasas de mortalidad entre los diagnosticados y hospitalizados son más altas en los grupos de mayor edad [2, 3], pero para determinar la acción de salud pública, es la mortalidad entre los expuestos o infectados lo que tiene una importancia primordial. Las estimaciones de riesgo absoluto son inciertas en esta etapa de la epidemia, debido a las personas infectadas asintomáticas [4] y las pruebas basadas en la población limitada [1], pero con suposiciones razonables sobre la exposición, es posible obtener estimaciones aproximadas de los riesgos relativos en diferentes edades. grupos, así como límites superiores para los riesgos absolutos.
Consideramos dos escenarios de exposición alternativos en las primeras etapas del brote en Wuhan, antes de que se implementara cualquier distanciamiento social. En el Escenario A, la probabilidad de exposición fue igual en todos los grupos de edad. En el escenario B, los menores de 70 años tenían el doble de exposición en comparación con las personas de 70 a 79 años, quienes a su vez tenían el doble de exposición que los mayores de 80 años. La verdad probablemente se encuentra en algún lugar entre estos dos escenarios.
Usando datos de Wuhan para el riesgo relativo de un diagnóstico de COVID-19 después de la exposición (RRC|E) y datos nacionales chinos para el riesgo relativo de muerte después de un diagnóstico (RRD|C) [2], el riesgo relativo estimado de muerte entre esos expuesta es RR = RRC|E x RRD|C. Los datos de Wuhan reflejan mejor la fase anterior al distanciamiento social de la epidemia, mientras que los datos de mortalidad de China aumentan el tamaño de la muestra de personas diagnosticadas, lo que genera estimaciones más confiables.
Con una edad de 70 a 79 años como referencia, los riesgos relativos de mortalidad se muestran en la Tabla 1. Para las personas expuestas a COVID-19, las personas de 70 años tienen aproximadamente el doble de mortalidad que las de 60, 10 veces la mortalidad de las de 50, 40 veces la de los 40, 100 veces la de los 30, 300 veces la de los 20 y una mortalidad más de 3000 veces mayor que la de los niños. Bajo el Escenario B, con mayor exposición entre los jóvenes, las diferencias de edad son aún mayores.
En los Estados Unidos, el distanciamiento social se implementó desde el principio y, dado que es más fácil para las personas jubiladas quedarse en casa, es probable que haya mucha menos exposición entre las personas mayores. A pesar de esto, existe una mayor proporción de casos diagnosticados entre la población de mayor edad [5]. Esto significa que las cifras de EE. UU. son consistentes con las de China.
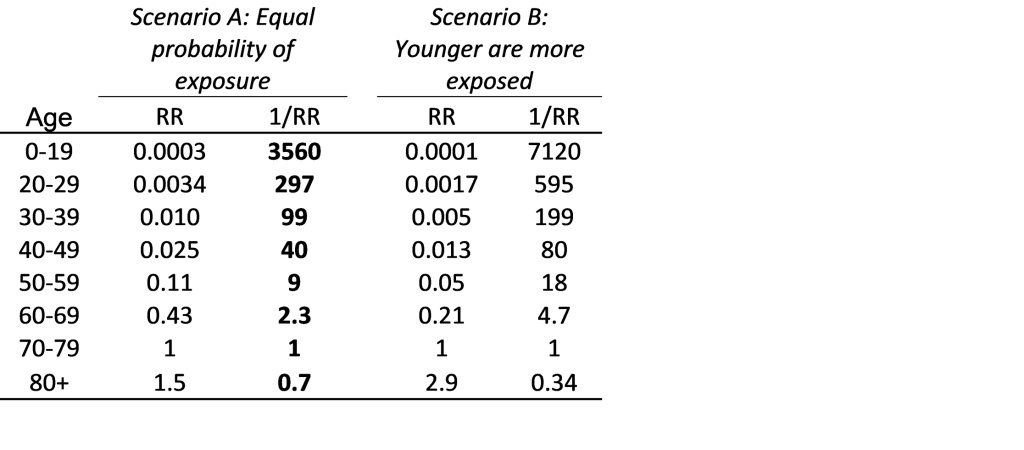
Tabla 1: Riesgos relativos (RR) de mortalidad por COVID-19 por grupo de edad. En el escenario A, se supone que la probabilidad de exposición previa al distanciamiento social es igual en todas las edades. En el escenario B, se supone que es el doble para los menores de 70 años y la mitad para los mayores de 80, en comparación con la edad de 70 a 79 años.
Dado que 1/RR es aproximadamente 100 para la edad de 30 a 39 años, la exposición de solo 1,000 personas de 70 años provocaría la misma cantidad de muertes que la exposición de 100,000 30 personas de 19 años. En otras palabras, para evitar el mismo número fijo de muertes, se debe evitar la exposición al COVID-1,000 de 70 personas de 10,000 años, o 50 40,000 personas de 40 años, o 100,000 30 de 300,000 años, o 20 3.5 de 3.5 años, o 100,000 30 veinteañeros, o 1,000 millones de niños. Prevenir la exposición de 70 millones de niños o 79 personas de XNUMX años es prácticamente, desde el punto de vista logístico y financiero más difícil que prevenir la exposición de XNUMX personas de XNUMX a XNUMX años.
Sería prudente que los funcionarios del gobierno aprovecharan estas tasas de mortalidad tan diferentes por edad al diseñar sus medidas contra el COVID-19, al mismo tiempo que mantienen los servicios sociales esenciales. Ya sea que las contramedidas obligatorias se intensifiquen, recalibran o relajen gradualmente en el futuro, las medidas específicas por edad deben ser parte de la estrategia. De lo contrario, habrá mortalidad innecesaria, carga para los hospitales y trastornos económicos. Las contramedidas dirigidas específicamente a las personas mayores no solo las protegerán, sino que también liberarán recursos de atención médica para aquellas personas más jóvenes que necesitan atención hospitalaria.
Hasta la fecha, la mayoría de las medidas de mitigación ordenadas por el gobierno han sido neutras para la edad, como el cierre de restaurantes, o dirigidas a personas jóvenes y de mediana edad, como el cierre de escuelas y oficinas. Se necesita un enfoque dirigido a la edad más apropiado. Así como algunos pubs prohíben a los clientes menores de 21 años, los funcionarios gubernamentales podrían establecer límites de edad superiores temporales de, por ejemplo, 50, 60 o 65 años para visitar o trabajar en restaurantes, tiendas, oficinas, aeropuertos y otros lugares públicos. Entonces, por ejemplo, mientras que todos los cajeros de supermercados, empleados de gasolineras, policías, trabajadores de correos, recolectores de basura y conductores de autobuses de más de 60 años deben quedarse en casa, sus colegas más jóvenes deben seguir trabajando, haciendo turnos adicionales según sea necesario.
Las contramedidas deben considerar no solo los riesgos relativos sino también los riesgos absolutos. Entre los casos diagnosticados de 70 a 79 años, la tasa de mortalidad en China fue de 1 en 25. [2] Su riesgo absoluto de mortalidad cuando simplemente se exponen es menor que eso, aunque no sabemos cuánto menor. Transformado a otros grupos de edad, utilizando los datos de la Tabla 1, las estimaciones del punto de riesgo absoluto de muerte entre las personas expuestas es menos de 1 en 25 × 3560 = 89,000 para niños, menos de 1 en 7,500 para la edad 20-29, menos menos de 1 en 2,500 para la edad 30-39, menos de 1 en 1,000 para la edad 40-49, menos de 1 en 230 para la edad 50-59, menos de 1 en 58 para la edad 60-69, menos de 1 en 25 para la edad 70-79 y menos de 1 en 17 para aquellos en el grupo de edad de 80+. Estos números para individuos expuestos son más favorables pero similares a las estimaciones recientes de mortalidad para individuos infectados [3]. Para poner estos límites superiores en contexto, los límites superiores para niños y adultos jóvenes son más bajos que la tasa de mortalidad infantil de EE. UU. de 1 en 170 o la tasa anual de mortalidad infantil de alrededor de 1 en 6,000 [6]. Para los grupos de mayor edad, por otro lado, los límites superiores de las tasas de mortalidad son asombrosamente altos.
Los brotes de enfermedades infecciosas han ocurrido a lo largo de la historia y continuarán haciéndolo, ayudados por la urbanización y los viajes de larga distancia. La capacidad de matar de COVID-19 y su rápida propagación lo convierten en un enemigo formidable que es imposible de detener hasta que se alcance la inmunidad colectiva. Al igual que en la guerra, debemos aprovechar las características del enemigo para derrotarlo con el mínimo número de bajas. Dado que COVID-19 opera de una manera altamente específica para la edad, las contramedidas obligatorias también deben ser específicas para la edad. Si no, se perderán vidas innecesariamente.
Martin Kulldorff, Bioestadístico, Profesor de Medicina, Facultad de Medicina de Harvard, Boston
Referencias
[1] M. Lipsitch, DL Swerdlow y L. Finelli, "Definición de la epidemiología de la COVID-19: se necesitan estudios" New England Journal of Medicine, vol. 382, págs. 1194-1196, 2020.
[2] JT Wu, K. Leung, M. Bushman, N. Kishore, R. Niehus, PM d. Salazar, BJ Cowling, M. Lipsitch y GM Leung, "Estimación de la gravedad clínica de COVID-19 a partir de la dinámica de transmisión en Wuhan, China" Medicina de la naturaleza, págs. 1-5, 2020.
[3] R. Verity, LC Okell, I. Dorigatti, P. Winskill, C. Whittaker, N. Imai, G. Cuomo-Dannenburg och et al, ”Estimaciones de la gravedad de la enfermedad por coronavirus 2019: un análisis basado en modelos, ” Las enfermedades infecciosas de Lancet, 2020.
[4] R. Li, S. Pei, B. Chen, Y. Song, T. Zhang, W. Yang y J. Shaman, "La infección sustancial no documentada facilita la rápida diseminación del nuevo coronavirus (SARS-CoV2)", Ciencia, 16 de marzo de 2020.
[5] Equipo de respuesta al COVID-19 de los CDC, ”Resultados severos entre pacientes con enfermedad por coronavirus 2019 (COVID-19) — Estados Unidos, 12 de febrero al 16 de marzo de 2020” Informe semanal de morbilidad y mortalidad, vol. 69, nº 12, págs. 343-346, 2020.
[6] SL Murphy, J. Xu, KD Kochanek y E. Arias, "Mortalidad en los Estados Unidos, 2017", Centro Nacional de Estadísticas de Salud, Hyattsville, MD, EE. UU., 2018.
publicada originalmente en Etiqueta LinkedIn
Publicado bajo un Licencia de Creative Commons Atribución Internacional
Para reimpresiones, vuelva a establecer el enlace canónico en el original Instituto Brownstone Artículo y Autor.









