[El PDF completo del informe está disponible a continuación]
Percepciones de amenaza
Actualmente, el mundo está reorientando sus prioridades sanitarias y sociales para contrarrestar la amenaza percibida de un mayor riesgo de pandemia. Encabezada por la Organización Mundial de la Salud (QUIENES), el Banco Mundial, y el Grupo de los 20 gobiernos (G20), esta agenda se basa en afirmaciones de brotes de enfermedades infecciosas (epidemias) en rápido aumento, impulsados en gran medida por un riesgo cada vez mayor de "desbordamiento" importante de patógenos de los animales (zoonosis). Para estar preparados globalmente para tal riesgo de pandemia, muchos sectores han presionado para que se adopten medidas integrales y urgentes para evitar una “amenaza existencial” para la humanidad.
El G20 ha sido fundamental para promover este sentido de urgencia. Como se afirma en el informe del Panel Independiente de Alto Nivel del G20 'Un acuerdo global para nuestra era de pandemia: '
"Sin estrategias proactivas fuertemente fortalecidas, las amenazas a la salud global surgirán con más frecuencia, se propagarán más rápidamente, cobrarán más vidas, alterarán más medios de vida y afectarán al mundo más que antes.."
Por otro lado,
“…contrarrestar la amenaza existencial de pandemias costosas y mortales debe ser la cuestión de seguridad humana de nuestros tiempos. Es muy probable que la próxima pandemia llegue dentro de una década..."
En otras palabras, el informe del G20 sugiere que las pandemias aumentarán rápidamente tanto en frecuencia como en gravedad a menos que se tomen medidas urgentes.
En respuesta, la comunidad internacional de salud pública, apoyada por revistas científicas y los principales medios de comunicación, ahora se centra en la tarea de prevenir, prepararse y responder a las pandemias y sus amenazas. Encima 30 millones de dólares Se propone gastar anualmente en esta cuestión, con más de 10 millones de dólares en nueva financiación: tres veces el actual presupuesto mundial anual de la OMS.
Como reflejo de la sensación de urgencia de vivir en una “era pandémica”, los países votarán sobre encuadernación nueva acuerdos en el Asamblea Mundial de la Salud en mayo de 2024. Estos incluyen un conjunto de enmiendas al Reglamento Sanitario Internacional (RSI) así como un nuevo Acuerdo de pandemia (anteriormente conocido como El Tratado sobre la Pandemia). El objetivo de estos acuerdos es aumentar la coordinación y el cumplimiento de las políticas entre los Estados miembros, particularmente cuando la OMS declara que una Emergencia de Salud Pública de Importancia Internacional (ESPII) representa una amenaza pandémica.
Es prudente prepararse para emergencias de salud pública y riesgos de pandemia. También es sensato garantizar que estos preparativos reflejen la mejor evidencia disponible sobre el riesgo de pandemia y que cualquier respuesta política sea proporcional a esa amenaza. Una característica distintiva de las políticas basadas en evidencia es que las decisiones políticas deben estar fundamentadas en evidencia objetiva rigurosamente establecida y no basadas simplemente en ideología o creencias comunes. Esto permite una asignación adecuada de recursos entre prioridades sanitarias y económicas en competencia. Los recursos sanitarios mundiales ya son escasos y están al límite; No hay duda de que las decisiones sobre la preparación para una pandemia tendrán implicaciones significativas para las economías, los sistemas de salud y el bienestar globales y locales.
Entonces, ¿cuál es la evidencia sobre la amenaza de una pandemia?
Las declaraciones del G20 de 2022 (Indonesia) y 2023 (Nueva Delhi) se basan en las conclusiones de su Panel Independiente de Alto Nivel (HLIP), expuesto en un informe de 2022 elaborado por el Banco Mundial y la OMS, y un análisis encargado a una empresa de datos privada, Metabiota, y a la consultora McKinsey & Company. El reporte resume la evidencia en dos anexos (Figura 1 a continuación), señalando en su Resumen que:
"Incluso mientras luchamos contra esta pandemia [Covid-19], debemos enfrentar la realidad de un mundo en riesgo de sufrir pandemias más frecuentes.."
mientras que en la página 20:
"En las últimas dos décadas se han producido importantes brotes mundiales de enfermedades infecciosas cada cuatro o cinco años, incluidos el SARS, el H1N1, el MERS y el Covid-19. (Ver Anexo D.)"
"Ha habido una aceleración de los derrames zoonóticos en las últimas tres décadas. (Ver Anexo E.) "
Por “derrames zoonóticos”, el informe se refiere al paso de patógenos desde animales huéspedes a la población humana. Éste es el origen generalmente aceptado del VIH/SIDA, el brote de SARS de 2003 y la gripe estacional. Se supone que la zoonosis es la principal fuente de futuras pandemias, salvo las liberaciones en laboratorio de patógenos modificados por humanos. La base del sentido de urgencia del informe HLIP del G20 son estos anexos (D y E) y sus datos subyacentes. En otras palabras, es esta base empírica la que respalda tanto la urgencia de establecer políticas globales sólidas contra la pandemia como el nivel de inversión que estas políticas deberían implicar.
Entonces, ¿cuál es la calidad de la evidencia?
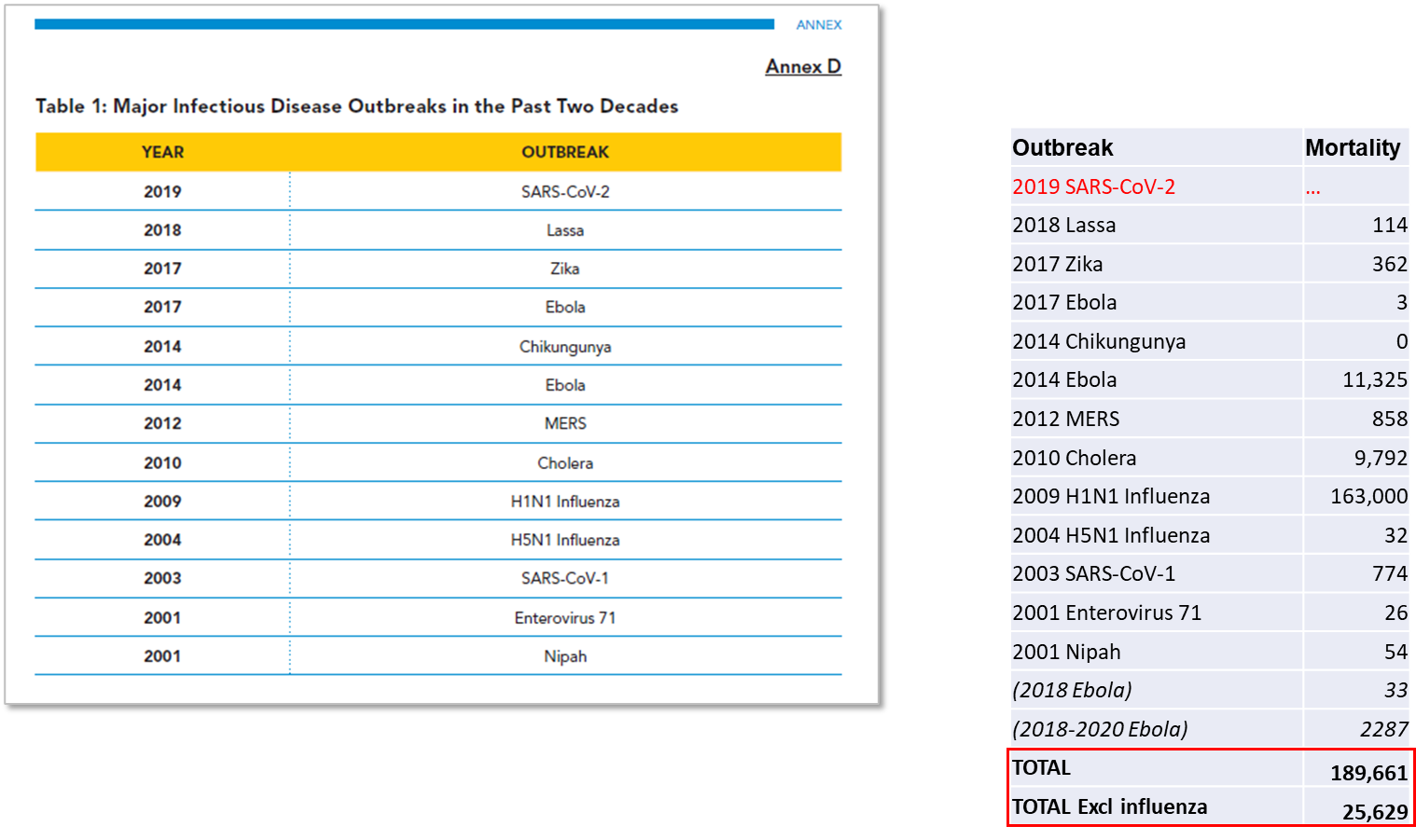
A pesar de la importancia que el informe HLIP otorga a los datos del Anexo D, en realidad hay pocos datos para evaluar. El anexo presenta una tabla de brotes y los años en que ocurrieron, sin atribución ni fuente. Si bien Metabiota y McKinsey se citan en otros lugares como fuentes primarias, la fuente relevante de McKinsey reporte no incluye estos datos, y los datos no se pudieron encontrar al realizar búsquedas de material de Metabiota disponible públicamente.
Para comprender mejor las implicaciones de los datos del Anexo D, creamos una tabla correspondiente de "mejor ajuste" de brotes de patógenos y año (Figura 1), con datos oficiales de mortalidad para todo el brote por patógeno (algunos se extienden más allá de 1 año; ver fuentes en la Tabla 1).
Para abordar un aparente descuido en la tabla del Anexo D, también incluimos en nuestro análisis los brotes de Ébola de 2018 y 2018-2020 en la República Democrática del Congo, ya que no se reportaron grandes brotes de Ébola en 2017. Esto es probablemente lo que Se pretendía indicar “Ébola 2017” en la tabla del Anexo D. En nuestro análisis (Figura 1) excluimos el Covid-19 ya que su mortalidad asociada sigue sin estar clara y su origen (modificado en laboratorio o natural) es cuestionado, como se analiza más adelante.
Cuando se hacen comparaciones entre la tabla de brotes de HLIP y nuestra tabla de las últimas dos décadas, domina un evento de mortalidad: el brote de gripe porcina de 2009 que resultó en un estimado de 163,000 muertes. El siguiente brote más grave, el de Ébola en África occidental, provocó 11,325 muertes.
Aunque estas cifras absolutas son preocupantes, en términos de riesgo de pandemia es necesario señalar que el virus del Ébola requiere contacto directo para propagarse y se limita a África central y occidental, donde surgen brotes cada pocos años y se tratan localmente. Además, en términos relativos, considere que malaria mata a más de 600,000 niños cada año, tuberculosis mata a 1.3 millones de personas, mientras que estacional influir mata entre 290,000 y 650,000. Entonces, poniendo el Anexo D en contexto, el Brote de ébola en África occidental, el mayor de la historia, resultó así en el equivalente a 4 días de mortalidad mundial por tuberculosis, mientras que el Brote de gripe porcina de 2009 mató a menos personas que la gripe normalmente.
El tercer brote más importante enumerado por el HLIP del G20 fue el cólera. brote en 2010, que se limitó a Haití y se cree que se originó por las malas condiciones sanitarias en un complejo de las Naciones Unidas. El cólera alguna vez causó grandes brotes (alcanzando su punto máximo entre 1852 y 1859) y fue objeto de la primera acuerdos internacionales sobre pandemias. La mejora del saneamiento de agua y alcantarillado se ha reducido considerablemente hasta un punto en el que el brote en Haití fue inusual y ha habido una tendencia general constante a la baja desde 1859.
En términos de amenaza, ningún otro brote enumerado por el HLIP durante el período 2000-2020 mató a más de 1,000 personas. El HLIP considera que esta tabla muestra los principales brotes mundiales cada 4 o 5 años, cuando en realidad muestra en su mayoría brotes pequeños y localizados de enfermedades eclipsados por las enfermedades infecciosas y no infecciosas cotidianas que afrontan todos los países. Hubo solo 25,629 muertes no relacionadas con la gripe porcina ni con la Covid-19 durante dos décadas debido a los brotes considerados graves por el HLIP (se señala que durante este período se produjeron otros brotes que el HLIP no consideró suficientemente significativos).
Por supuesto, el Covid-19 ha intervenido: el primer brote desde 1969 que provoca una mayor mortalidad que la gripe estacional cada año. Esta mortalidad se ha producido predominantemente en los ancianos enfermos, a una edad media encima de 75 años en países de altos ingresos y con mayor mortalidad, y en personas con comorbilidades significativas, en contraste con las muertes predominantemente infantiles por malaria y los adultos jóvenes y de mediana edad que mueren por tuberculosis. El exceso de mortalidad aumentó con respecto al valor de referencia, pero separar la mortalidad por Covid-19 de la mortalidad resultante de las medidas de "bloqueo", la reducción de la detección y el manejo de enfermedades en los países de altos ingresos y la promoción de enfermedades relacionadas con la pobreza en los países de bajos ingresos dificulta las estimaciones reales de la carga.
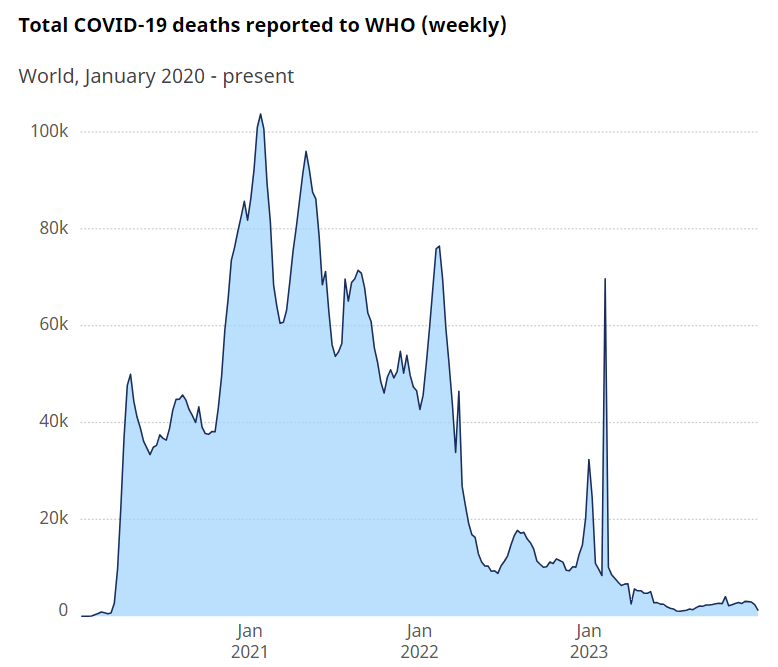
Sin embargo, si aceptamos el Covid-19 (a modo de argumentación) como un evento natural, entonces obviamente debería incluirse al determinar el riesgo. Hay debates significativos sobre la exactitud de cómo se registraron y atribuyeron las muertes al Covid-19, pero suponiendo que la OMS tenga razón en sus estimaciones, entonces la Registros de la OMS 7,010,568 muertes atribuidas (o asociadas con) el virus SARS-CoV-2 durante 4 años, la mayoría en los primeros 2 años (Figura 2).
Teniendo en cuenta el aumento de la población, esta cifra sigue siendo superior a los 1.0 a 1.1 millones de muertes atribuidas a la brotes de influenza en 1957-58 y 1968-69, y el mayor desde la gripe española, que provocó una mortalidad varias veces mayor que la de un siglo antes. Con una mortalidad media de 1.7 millones al año durante 4 años, el Covid-19 no se diferencia mucho de la tuberculosis (1.3 millones de), pero concentrado en un grupo de edad considerablemente mayor.
La tuberculosis, sin embargo, continúa antes y continuará después de la Covid-19, mientras que la Figura 2 indica un brote de Covid-19 que está disminuyendo rápidamente. Como el primer evento de esta magnitud en 100 años, aunque poco diferente de la tuberculosis endémica importante, y en un contexto que no demuestra un aumento general de la mortalidad por brotes, parece ser un caso atípico más que una evidencia de una tendencia.
Figura 2. Mortalidad por Covid-19, a enero de 2024 (Fuente: OMS). https://data.who.int/dashboards/covid19/deaths?n=c
La segunda prueba utilizada por el HLIP para fundamentar su afirmación de que vivimos en una “era pandémica” es una investigación realizada por Metabiota Inc., una empresa independiente cuyo equipo de epidemiología ha sido absorbido desde entonces por Ginkgo Bioworks. Los datos de Metabiota forman el Anexo E del informe HLIP (ver Figura 3), que muestra la frecuencia de los brotes de patógenos zoonóticos distintos de la influenza durante 60 años hasta 2020, y los eventos de "derrame" de la influenza durante 25 años.
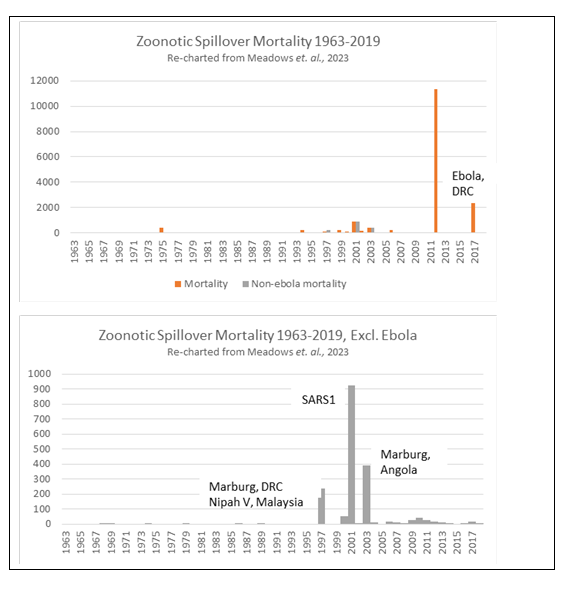
Aunque se cita a Metabiota como fuente, no se hace más referencia a los datos en sí. Dicho esto, aparece un conjunto de datos idéntico no relacionado con la influenza en un presentación en línea por Metabiota al Centro para el Desarrollo Global (CGD) el 25 de agostoth, 2021 (Figura 4). Este conjunto de datos también aparece en un artículo académico más reciente en el British Medical Journal en 2023, en coautoría del personal de Metabiota (Meadows y otros, 2023). Los autores analizaron la base de datos Metabiota de 3,150 brotes, incluidos todos los brotes registrados por la OMS desde 1963, así como los brotes anteriores "históricamente significativos" (Figura 5). Los datos utilizados en Meadows et al. (2023) está disponible en la información complementaria del artículo, y el antiguo personal de Metabiota confirmó a REPPARE que el conjunto de datos utilizado en ese artículo, como en los análisis anteriores, ahora está disponible comercialmente a través de Concéntrico de Ginkgo Bioworks.
Los puntos de datos se resumen en el Anexo E del HLIP a través de dos afirmaciones correspondientes. En primer lugar, que hay un aumento “exponencial” en la frecuencia de brotes no relacionados con la influenza. En segundo lugar, ese "derrame" de influenza (transferencia desde animales) ha aumentado de "casi ninguno" en 1995 a alrededor de 10 eventos en 2020. Ambas afirmaciones requieren examen.
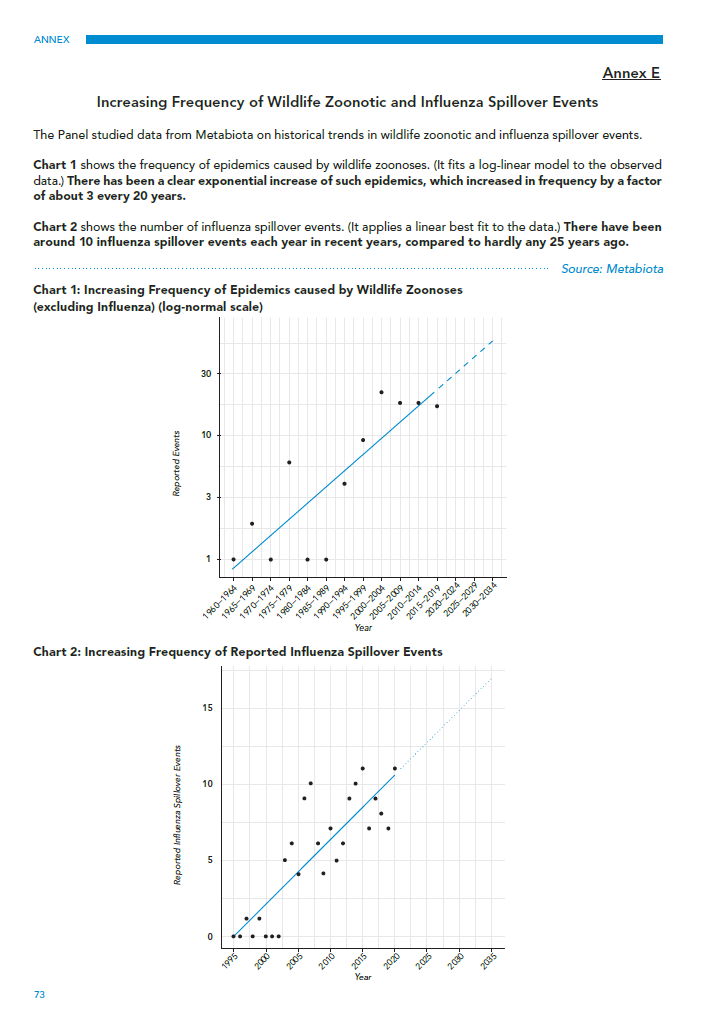
El gráfico superior del Anexo E (Gráfico 1), si se considera que representa la frecuencia real de los brotes, muestra de hecho un aumento exponencial desde 1960. Sin embargo, como confirman Meadows y sus coautores en su artículo posterior, este aumento en la frecuencia de notificación no No se tiene en cuenta el desarrollo de nuevas tecnologías de vigilancia y diagnóstico, que han permitido una mejor (o en algunos casos ninguna) detección. Las pruebas de PCR se inventaron recién en 1983 y se han vuelto cada vez más accesibles en los laboratorios durante los últimos 30 años. Las pruebas serológicas de antígenos y en el lugar de atención sólo estuvieron ampliamente disponibles en las últimas dos décadas, y la secuenciación genética sólo muy recientemente.
Desde 1960, también hemos tenido mejoras significativas en el transporte por carretera, el acceso a las clínicas y el intercambio de información digital. Como resultado, esta limitación del estudio de Meadows plantea una cuestión clave. Es decir, que los avances en la tecnología de detección pueden explicar el gran aumento en reportaron brotes, ya que la mayoría de los brotes pequeños y localizados no se habrían detectado hace 60 años. A modo de ejemplo, el VIH/SIDA pasó desapercibido durante al menos 20 años antes de su identificación en el decenio de 1980.
Lo que sugiere lo anterior es que ciertamente existen efectos indirectos conocidos y que estos ocurren con cierta frecuencia y con efectos mortales. Lo que es menos confiable es la afirmación de que hay una mayor frecuencia de zoonosis y/o que el aumento en la notificación no puede explicarse total o parcialmente por los avances en las tecnologías de detección. Determinar lo primero requeriría más investigaciones que pudieran controlar esta última variable.
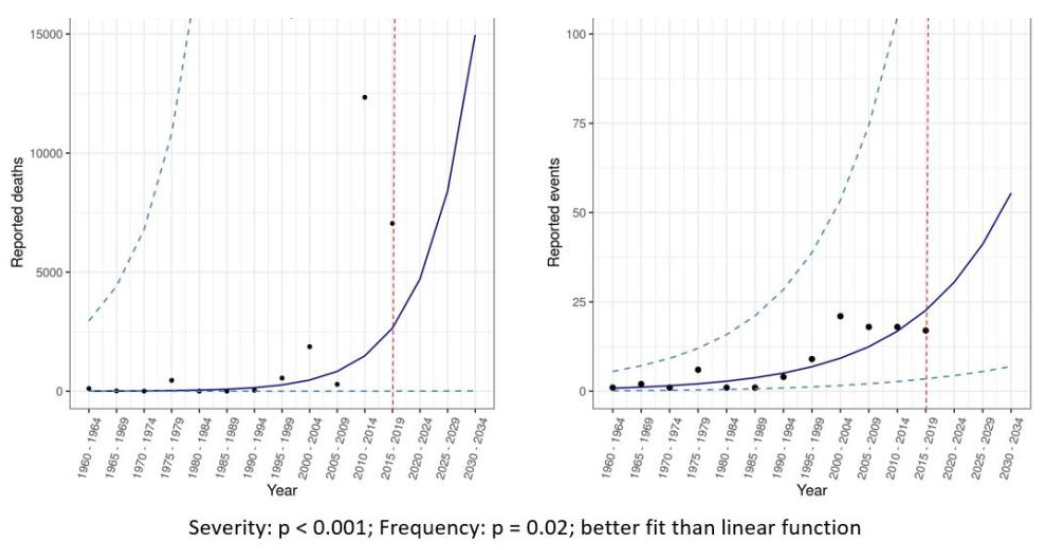
En su presentation Para el CGD (Figura 4), Metabiota incluyó los mismos datos de frecuencia anteriores, pero también incluyó la mortalidad como una medida de gravedad. Esto es importante, ya que muestra que un aparente aumento exponencial de la mortalidad está impulsado únicamente por dos brotes recientes de ébola en África. Una vez más, el Ébola es una enfermedad localizada y normalmente se puede contener rápidamente. Si se elimina esta enfermedad como amenaza pandémica, los datos muestran que, después de algunos brotes de menos de 1,000 muertes hace 20 años (SARS1, virus de Marburg y virus Nipah), la mortalidad ha disminuido (Figura 5). El mundo parece haber mejorado mucho en la detección y gestión de brotes (y enfermedades resultantes) bajo los acuerdos actuales. La tendencia de la mortalidad durante los 20 años anteriores al Covid fue a la baja. Un destacado estudio de una base de datos más grande publicado en 2014, por Smith y otros., encontró lo mismo; es decir, hubo un aumento en la notificación de eventos de contagio, pero con una disminución de los casos reales (es decir, la carga) según el tamaño de la población.
El segundo gráfico del Anexo E del informe HLIP, de eventos de "derrame" de la influenza, es difícil de interpretar. Las muertes por influenza son tendencia a la baja en los Estados Unidos (donde los datos son relativamente buenos) durante las últimas décadas. Además, las estimaciones mundiales disponibles son relativamente planas, con alrededor de 600,000 muertes por año durante las últimas décadas y a pesar del aumento de la población.
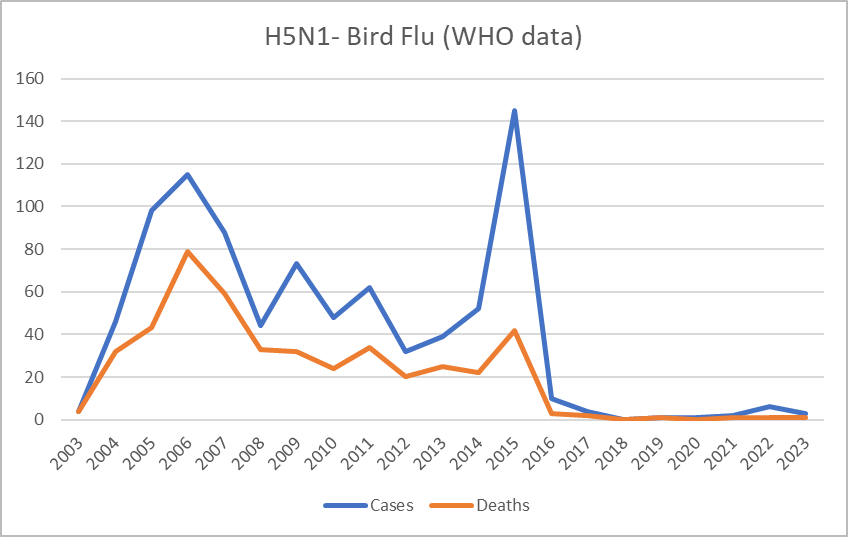
Por lo tanto, parece poco probable que la afirmación de Metabiota de un aumento de 1 a 10 eventos de contagio por año entre 1995 y 2000 se refiera a un cambio real en la influenza estacional. Es posible que el aumento se refiera a avances en la detección. Es más, si sólo se consideran las variantes comunes menos graves de la gripe, como la gripe aviar altamente patógena (IAAP) tipos H5 y H7, entonces la mortalidad ha aumentado considerablemente rechazado durante el siglo pasado (ver gráfico del sitio Our World in Data). La OMS señala igualmente que la mortalidad por la "gripe aviar", de la que oímos hablar con mayor frecuencia, ha ido disminuyendo (Figura 6).
Como indican los anexos del informe HLIP, la afirmación de un aumento del riesgo de brote antes de Covid parece infundada. Esta es una buena noticia desde el punto de vista de la salud global, pero plantea preocupaciones en relación con las recomendaciones actuales del G20, ya que apuntan a invertir considerables recursos nuevos en políticas pandémicas y al mismo tiempo desviar potencialmente de los programas existentes.
Desafortunadamente, el informe de McKinsey & Company citado por HLIP no arroja más luz sobre el riesgo. Centrándose en la financiación, el informe McKinsey simplemente recomienda una inversión de entre 15 y 25 millones de dólares durante dos años, luego entre 3 y 6 millones de dólares al año, resumiendo la justificación de esta inversión como sigue:
"Los eventos zoonóticos, en los que enfermedades infecciosas pasan de un animal a un ser humano, desencadenaron algunas de las epidemias recientes más peligrosas, incluidas la de Covid-19, Ébola, MERS y SARS".
Sin embargo, la evidencia para esta afirmación es débil. Como se muestra arriba, el Ébola, el MERS y el SARS causaron menos de 20,000 muertes en todo el mundo en los últimos 20 años. Esta es la tasa de mortalidad de la tuberculosis cada 5 días. Si bien el Covid-19 tuvo una mortalidad mucho mayor en términos de carga relativa de morbilidad, no es por un margen considerable la amenaza para la salud “más peligrosa”. Además, separar los riesgos del virus SARS-CoV-2 de los riesgos resultantes de las respuestas políticas es complicado y la investigación en esta área sigue siendo escasa. Sin embargo, comprender esta separación del riesgo de Covid-19 sería crucial para determinar qué es o no “más peligroso” en un brote, así como qué recursos y políticas estarían mejor ubicados para protegernos de estos peligros futuros.
En otros lugares, publicaciones sobre el riesgo de pandemia han reclamado más de 3 millones de muertes por año. Estas cifras se logran incluyendo la gripe española, que ocurrió antes de la llegada de los antibióticos modernos y que mató principalmente a través de bacterias secundarias. infecciones, e incluyendo como brote el VIH/SIDA, un fenómeno que se ha producido durante muchas décadas. Tanto la gripe como el VIH/SIDA ya cuentan con mecanismos internacionales bien establecidos para la vigilancia y el tratamiento (aunque podrían introducirse mejoras). Como se muestra arriba, la mortalidad por influenza ha ido disminuyendo sin que haya brotes por encima del nivel estacional durante 50 años. Ya no se puede encontrar el tipo de entorno en el que surgió el VIH/SIDA y pudo transmitirse ampliamente sin ser reconocido durante décadas.
Entonces, ¿existe un riesgo existencial?
Una amenaza existencial se entiende como algo que causaría la extinción humana o restringiría drástica y permanentemente el potencial de supervivencia de la humanidad. En este sentido, cuando pensamos en una amenaza existencial, generalmente pensamos en un evento calamitoso como un asteroide que altere el planeta o una guerra termonuclear. Si bien estamos de acuerdo en que es imprudente argumentar que no existe riesgo de pandemia, también creemos que la base de evidencia para respaldar la afirmación de una amenaza existencial de pandemia sigue siendo en gran medida decepcionante.
Como muestra nuestro análisis, los datos sobre los cuales el G20 ha justificado el riesgo de pandemia son débiles. Las suposiciones de una amenaza en rápido aumento extraídas de esos datos, que luego se utilizan para justificar enormes inversiones en preparación para una pandemia y un reordenamiento sustancial de la salud pública internacional, no se basan en una base sólida. Además, también debe cuestionarse el impacto probable de las estructuras de vigilancia que se están implementando para detectar amenazas naturales, ya que los ahorros reclamados se basan principalmente en la gripe histórica y el VIH/SIDA, para los cuales ya existen mecanismos y los riesgos se están reduciendo, mientras que la mortalidad por eventos de derrame de reservorios animales, la base de las afirmaciones del G20 sobre un riesgo creciente, también es baja.
La Covid-19 por sí sola también presenta una mala justificación en varios niveles. Si es de origen natural, entonces, según los datos del G20, podría entenderse como un evento aislado y no parte de una tendencia. Además, la mortalidad por Covid-19 afecta predominantemente a personas mayores y que ya están enfermas, y se complica por el cambio en las definiciones de mortalidad atribuible (del patógeno, en comparación con el patógeno). Si el SARS-CoV-2 es modificado en laboratorio, como algunos Como han argumentado, entonces el esfuerzo masivo que se está llevando a cabo para desarrollar la vigilancia de las amenazas que ocurren naturalmente no estaría justificado ni sería apropiado para la tarea.
Como resultado, debemos preguntarnos si esta es una justificación adecuada para apresurar nuevos acuerdos legales internacionales que podrían desviar recursos significativos de cargas de enfermedades más grandes que plantean riesgos cotidianos. El G20 está basando su recomendación de más de 31 millones de dólares al año en nueva financiación para la pandemia en cifras de mortalidad que palidecen frente a los riesgos cotidianos para la salud que enfrenta la mayoría de los seres humanos. De hecho, el G20 está pidiendo a los países con enfermedades infecciosas endémicas de magnitud mucho mayor que estos pequeños brotes que desvíen recursos limitados hacia riesgos intermitentes que los gobiernos más ricos perciben en gran medida como amenazas.
Como hemos argumentado, los cambios importantes en las políticas y el financiamiento deben basarse en evidencia. Actualmente, esto es difícil dentro de la comunidad internacional de salud pública, ya que gran parte de la financiación y las oportunidades profesionales están ahora ligadas a la creciente agenda de preparación para una pandemia. Además, existe un sentimiento general dentro de los círculos de políticas sanitarias mundiales de que es esencial aprovechar sin demora el “momento post-Covid”, ya que la atención a las pandemias es alta y las oportunidades para un acuerdo político son más probables.
Sin embargo, para mantener la credibilidad, la responsabilidad es proporcionar evidencia racional y creíble del riesgo de brotes en el contexto de los riesgos y cargas generales para la salud. Esto no se refleja en las declaraciones del G20, que indican que los consejos en los que basan sus afirmaciones son deficientes, apresurados o están siendo ignorados.
Debería haber tiempo y urgencia para solucionar esta brecha de evidencia. No porque la próxima pandemia esté a la vuelta de la esquina, sino porque los costos de hacer las cosas mal tendrán implicaciones a largo plazo que pueden ser mucho más difíciles de abordar una vez que se inicien cambios radicales. Como resultado, lo prudente es hacer una pausa para reflexionar sobre la evidencia, identificar las brechas de conocimiento, abordarlas y aplicar mejores políticas basadas en evidencia.
a Se supone que se refiere al brote de 2016-2017. Mortalidad no registrada, pero derivada aquí de la mortalidad infantil atribuible con base en datos de Brasil (0 Zika, 0.1203 antecedentes, 0.0105 atribuible, en 0.1098 embarazos positivos para Zika, derivados de Paixao et al. (3308); https://www.nejm. org/doi/pdf/2022/NEJMoa10.1056
b Es posible que el informe HLIP haya tenido la intención de hacer referencia a 2018 (f).
c La mortalidad atribuible al chikungunya normalmente es mínima y se asocia predominantemente con la mortalidad de los ancianos enfermos. WebArchive incluye un informe de la OPS ahora eliminado que incluye 194 muertes en el Caribe en dos pequeños Estados insulares, lo que puede ser un error de atribución. https://web.archive.org/web/20220202150633/https://www.paho.org/hq/dmdocuments/2015/2015-may-15-cha-CHIKV-casos-acumulados.pdf
d Mediana del rango derivado de la OMS.
e La influenza aviar tiene una mortalidad baja durante el período de 20 años; consulte la Figura 6.
f Incluye dos brotes en ese año; 45 en la India y 8 en Bangladesh.
g Se agregaron al cuadro dos brotes de ébola de 2018, ya que esto puede haber sido lo que HLIP pretendía al referirse a un brote de 2017.
Enero de 2024-Pan-threat-blog-REPPARE_ZY-Formatting-3
Publicado bajo un Licencia de Creative Commons Atribución Internacional
Para reimpresiones, vuelva a establecer el enlace canónico en el original Instituto Brownstone Artículo y Autor.