A medida que Occidente se aleja cada vez más de los sistemas de salud pública óptimos, soñemos en voz alta cómo sería un conjunto ideal de instituciones para promover la salud.
La debacle del covid ha revelado las profundidades de la perversidad a la que han llegado nuestras burocracias sanitarias, tanto públicas como privadas. Hemos visto con detalle gráfico cómo la mayoría de las agencias creadas para proteger nuestra salud se han vuelto deshonestas, y hemos visto de cerca la influencia maligna de las grandes farmacéuticas, ahora profundamente arraigadas en las agencias de salud pública y utilizando su posición privilegiada para dejar de lado los productos baratos. , medicamentos eficaces para vender venenos caros. Lamentablemente, todo esto en muchos sentidos es sólo la punta del iceberg.
Dos de nosotros hemos trabajado como economistas de la salud y diseñadores institucionales durante más de dos décadas, asesorando a varios gobiernos sobre sistemas de bienestar y salud mental. También hemos escrito artículos y libros sobre corrupción en la salud y otros sectores. Lo que hemos visto nos lleva a conclusiones radicales tanto sobre el pronóstico para los sistemas actuales como sobre el remedio para las sociedades que realmente desean promover la salud de sus poblaciones.
El desastre de salud pública en dos estadísticas
Dos estadísticas juntas cuentan una historia aleccionadora sobre la profundidad de los problemas relacionados con la salud que hoy enfrenta Occidente: la esperanza de vida y el gasto en salud a lo largo del tiempo. La expectativa lógica es que una mayor cantidad de estos últimos debería producir mayores ganancias en los primeros.
A continuación graficamos los cambios en la esperanza de vida de 1970 a 2021. Si bien África está en una liga propia, Asia y América Latina (y tardíamente Europa del Este, después de su desvinculación del bloque soviético y su matrimonio con la Unión Europea) se han ido acercando constantemente. la brecha con los países occidentales ricos. Entre 1970 y 2021, Estados Unidos añadió seis años a su esperanza de vida y Europa Occidental 10, mientras que Asia añadió 19 (China añadió 22) y América Latina 14. África añadió 17 años, pero partiendo de una base muy baja: su esperanza de vida en 1970 fueron sólo 45 años.
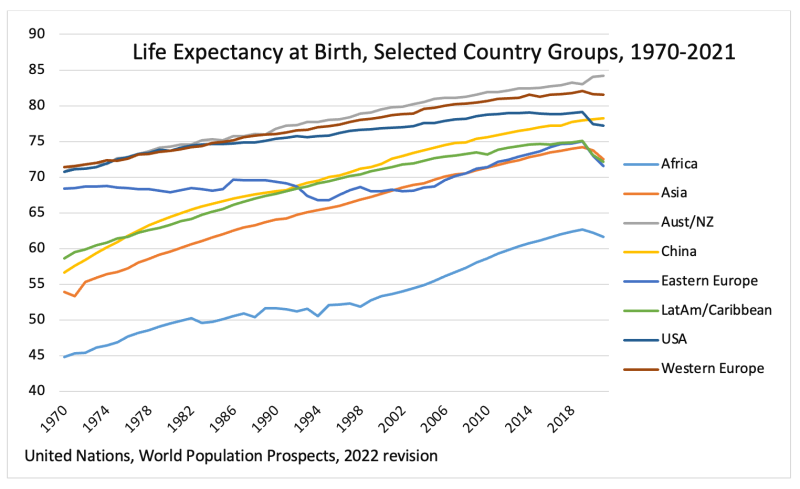
En EE.UU., tras la caída del covid de 2020, que por sí sola debería haber provocado un repunte en 2021, se produjo en cambio una nueva caída de 0.2 años. También se produjo una caída en Europa en 2021, influenciada en gran medida por el fuerte revés en Europa del Este.
En términos de niveles de gasto, en la década de 1960 era normal que los países occidentales gastaran alrededor del 4 por ciento de su PIB en cosas reconocidas como "salud". Hoy en día, la cifra comparable es casi el 20 por ciento para Estados Unidos y el 10 por ciento o más para la UE, y ha aumentado rápidamente en los últimos años. Obsérvese en particular que China, con costos de salud por persona de alrededor de una vigésima parte de los de Estados Unidos, alcanza una esperanza de vida más alta.
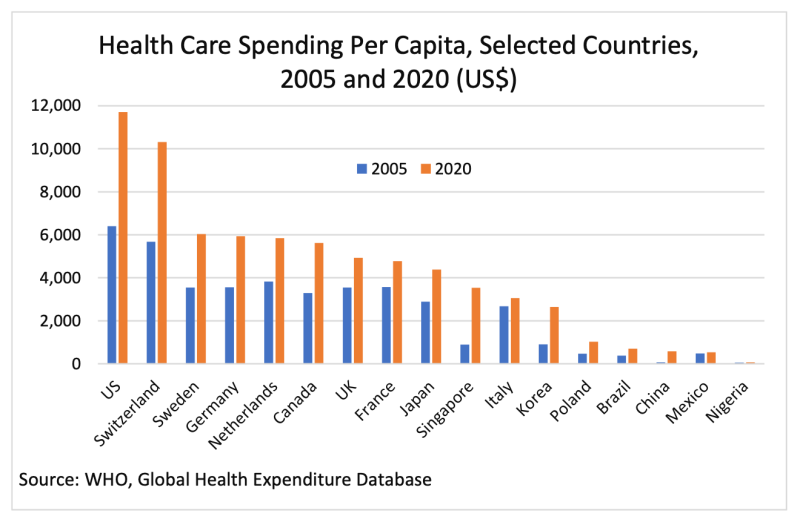
Basándonos únicamente en estas cifras, podemos decir sin exagerar que la salud es una zona de desastre político y lo ha sido durante mucho tiempo. Los países occidentales han aumentado masivamente sus insumos sin lograr resultados acordes.
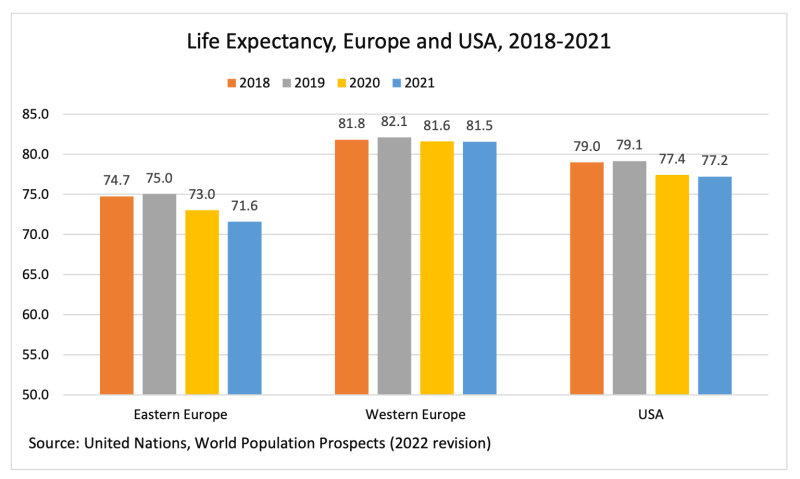
Estados Unidos ha gastado aproximadamente el doble en salud en relación con Europa occidental durante décadas, y esto ha producido resultados de salud peores que los de China y varios países de América Latina (como Costa Rica) o Europa Central, cuyos sistemas de salud son fácilmente un 90 por ciento más baratos. Incluso Europa Occidental ha gastado mucho más en salud de lo que debería haber sido necesario para lograr los resultados que ha observado, según una lectura informal de los sistemas de salud internacionales.
De las muchas excusas extrañas que se ofrecen en el ámbito político para estas cifras básicas, bastémonos con descartar dos de las más frecuentes.
En primer lugar, no es cierto que el envejecimiento de la población sea peor en Estados Unidos que en lugares como China o Europa del Este. De hecho es lo contrario. En segundo lugar, no es cierto que Estados Unidos o la UE estén comprando calidad de vida, en lugar de duración de la vida, para invertir su dinero en salud (ver, a modo de ejemplo, el empeoramiento de la felicidad reportado en la Encuesta Social General de Estados Unidos desde 1972).
Si no se trata de ofrecer duración o calidad de vida, ¿de qué se trata exactamente la "salud pública"? A continuación damos una respuesta breve y estilizada a esta pregunta, incluyendo una idea de lo que ha sido útil y lo que no.
Los altibajos de las intervenciones de salud pública desde 1800
El siguiente gráfico muestra los cambios en la esperanza de vida en los últimos 200 años. La esperanza de vida en Europa y América antes de 1850 era inferior a 40 años, y en el resto del mundo, inferior a 30 años.
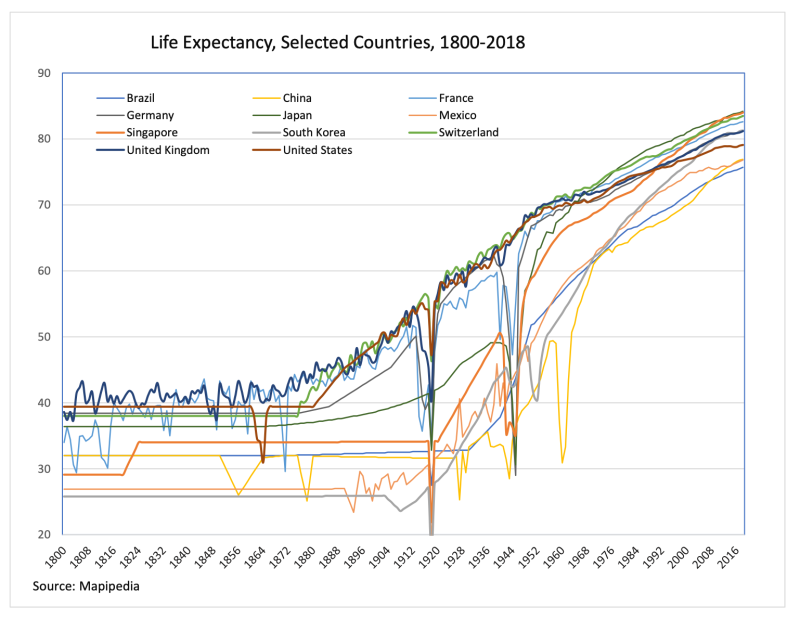
Lo que cambió fue que se lograron grandes avances en higiene y saneamiento públicos, encabezados por los sanitarios y ejemplificados por la primera Ley de Salud Pública de 1848 en el Reino Unido. El objetivo central de la ley era la limpieza. En las décadas siguientes, el Reino Unido consiguió sistemas subterráneos de alcantarillado, agua potable, sanitarios corrientes, más alimentos y recogida de basura. La prioridad era la promoción de la higiene básica y la seguridad alimentaria porque eran las cosas que realmente marcaban una gran diferencia en la salud de las personas.
Además, la ley también abolió la práctica de la cuarentena que volvió a ser tan popular durante la era del covid. A Un estudio publicado en 1951 señaló que “en 1848, incluso el Real Colegio de Médicos admitió la inutilidad de la cuarentena”. En el período previo a la Ley de 1848, incluso los colaboradores de la revista que se convirtió en un monumento a la anticiencia durante el covid, la un artículo del XNUMX de Lancet, , descartaban la cuarentena por considerarla ignorante, despótica o ambas cosas.
El cambio de cocinas interiores alimentadas con leña y con mala ventilación a cocinas de gas y luego cocinas eléctricas con buena ventilación también marcó una gran diferencia, en particular al reducir la mortalidad infantil. A día de hoy, en los países en desarrollo donde cocinar con combustibles sólidos sigue siendo normal, estudios muestran un impacto drástico de esta práctica en la salud y la mortalidad infantil.
También fueron relevantes algunos avances clave en la medicina. Los antibióticos, las vacunas contra la rubéola y la viruela, la aspirina, otros anticoagulantes, la vitamina D y algunos otros medicamentos baratos marcaron una gran diferencia cuando llegaron a escena. Antes de 2020, cuando la OMS todavía era útil, publicó una lista de medicamentos esenciales para ayudar a los países pobres a determinar qué medicamentos baratos comprar. Después de 2021, esa lista se corrompió con la adición de las vacunas contra la covid, del mismo modo que la propia OMS se corrompió y ahora es mejor considerarla como una organización antisalud.
La importancia de las intervenciones baratas también se ejemplifica en la enorme eficacia de los llamados médicos de cabecera (médicos generales) en el Reino Unido y de los médicos de familia en muchos otros países. A estudio Al examinar la implantación de los médicos de familia en Turquía en la primera década de la década de 2000, se concluyó que “cada médico de familia salva alrededor de 0.15, 0.46 y 0.005 vidas entre bebés, ancianos y niños de entre 1 y 4 años por provincia cada año”. Los médicos de familia se ocupan de las tareas más duras en materia de salud: ayudar en los partos de bebés, curar lesiones menores, dispensar medicamentos baratos y eficaces, administrar algunas vacunas, brindar consejos generales sobre un estilo de vida saludable, etc.
Lo que quizás sea sorprendente, pero muy importante si uno se preocupa por optimizar el gasto en salud, es cuán casi completamente insignificantes son todas las cosas caras para la salud. Las operaciones hospitalarias importantes, las UCI, los medicamentos de diseño, etc., básicamente no mueven el dial, por tres grandes razones de las que a los médicos a menudo no les gusta hablar.
La primera es que los hospitales son lugares insalubres donde los visitantes corren grandes riesgos de enfermarse más en lugar de mejorar. La OMS, cuando todavía era útil, publicitó estudios que estimaron que alrededor del 15 por ciento de las personas que van al hospital contraen allí un virus desagradable, porque al fin y al cabo es allí donde acuden las personas gravemente enfermas (incluidos los que padecen bichos desagradables). Se trata de un riesgo elevado que prácticamente nunca se menciona en los estudios de coste-beneficio que realizan las empresas farmacéuticas cuando comercializan sus últimos productos.
En segundo lugar, se administran muchos medicamentos y operaciones costosas a personas que están muy cerca de la muerte y tienen muchas otras dolencias, por lo que evitar que mueran de una cosa a menudo simplemente pospone la muerte unas semanas. El resultado es que el final de la vida se vuelve más solitario, más doloroso y más estresante, pero extremadamente rentable tanto para el hospital como para las grandes farmacéuticas.
Una vez más, esto prácticamente siempre se minimiza en los estudios de salud comerciales mediante algunos trucos útiles, como insistir en que tanto el grupo de tratamiento como el de placebo no tienen otra dolencia que la que se está estudiando y, por lo tanto, son mucho más saludables de lo que es en la práctica.
Otro truco consiste en comparar un fármaco nuevo y caro con un fármaco antiguo y caro, y ambos sólo en poblaciones bastante sanas y no en poblaciones enfermas que están receptores de drogas más frecuentes en la práctica. Gran parte del sistema de salud se beneficia del miedo a la muerte, con una exageración masiva de los beneficios y una subestimación de los costos en los estudios médicos que rutinariamente aparecen en las revistas publicitarias de las grandes farmacéuticas (como la un artículo del XNUMX de Lancet, , la British Medical Journal, y así).
Una tercera razón por la que las intervenciones costosas no mueven mucho el dial es que muchos de los medicamentos y operaciones impulsados por las farmacéuticas y los médicos en realidad no funcionan. Por ejemplo, sólo el 50% de los medicamentos que obtienen acceso preliminar a los mercados de EE. UU. (después de pasar la Fase II de ese proceso) logran el acceso total (Fase III), y aún menos obtienen la aprobación total, aunque todavía generan ingresos para sus fabricantes. y distribuidores estando en el purgatorio 'pendiente'.
Además, es revelador que la abundante literatura sobre la "demanda inducida por la oferta" (una línea de investigación en auge en los años 1990 que se ha convertido en un goteo en las principales revistas durante los últimos 10 años) incluye estudios en los que se descubrió que miembros de la familia de un médico han recibido menos operaciones en promedio que las personas que no pertenecen a la familia aconsejado por el mismo medico.
Por implicación, tanto la industria como los propios médicos saben que los beneficios de sus costosas intervenciones son exagerados.
La "nueva medicina" actual explota el problema de la credibilidad en el bien que impregna la atención sanitaria. Un bien de credibilidad es un bien cuya calidad y utilidad para usted le son desconocidas, pero mejor conocidas por "un experto" del lado de la oferta. En un mercado de un bien de credibilidad, incluso uno privado, los incentivos en juego llevan al experto a cobrar de más y a tratar en exceso al paciente ignorante. Las leyes sobre negligencia médica y responsabilidad solo empeoran este problema, ya que conducen a pruebas excesivas masivas que a su vez conducen a montañas de diagnósticos falsos positivos, alimento a su vez para otro negocio lucrativo.
La situación se ha vuelto tan mala y tan distorsionada que ahora la presunción de un observador sabio es que la mayoría de las visitas al hospital empeoran la salud y que la mayoría de los nuevos medicamentos cuestan mucho más de lo que valen. Ahora los hospitales deberían verse principalmente como centros de explotación del miedo, con unos pocos buenos médicos y enfermeras que hacen lo mejor que pueden a pesar de la perversidad de sus instituciones.
Salud pública óptima
Las excepciones confirman la regla, y existen excepciones a la regla de que la "nueva medicina" tiene poco que ofrecer. No negamos la capacidad de salvar vidas de una operación a corazón abierto para reemplazar una sección abultada de la aorta de un hombre de 77 años, por lo demás sano, que se espera que viva otros 15 años. Si una operación de este tipo cuesta menos que el beneficio esperado en términos de calidad de vida y años ahorrados, existe un argumento para financiarla, ya sea de forma pública o privada.
Sin embargo, dados los buenos resultados de salud agregados observados en Europa del Este, China y América Latina logrados con presupuestos de salud comparativamente pequeños, y las consideraciones económicas y políticas revisadas anteriormente, concluimos que una orientación política general bastante sorprendente es óptima.
El objetivo debería ser organizar las cosas para ofrecer más medicamentos esenciales básicos y médicos de familia a toda la población, y al mismo tiempo cerrar la mayoría de los hospitales, organizaciones benéficas de salud, compañías farmacéuticas y clínicas privadas existentes. Las instituciones que simplemente se benefician de la muerte en lugar de evitarla, y al mismo tiempo no añaden calidad a la vida, no deberían tener ninguna razón para existir en un mercado donde lo que importa son los resultados, más que los eslóganes de marketing y las señales de virtudes.
Sólo aquellos servicios de salud que sean altamente costo-efectivos en relación con las alternativas baratas prevalentes (en lugar de otros medicamentos costosos, como se juzga actualmente a la mayoría de los nuevos productos de salud) deberían volver a permitirse en el mercado. La presunción inicial de un sistema de salud óptimo debería ir en contra de cualquier afirmación de eficacia. "Ineficaces hasta que se demuestre lo contrario" debería ser el mantra aplicado a todas las intervenciones costosas, y esta prueba debería ser verificada por científicos independientes, seleccionados al azar, comparando los resultados de cada nueva oferta con los resultados disponibles de intervenciones y medicamentos baratos preexistentes, en muestras representativas de la población de personas que probablemente aceptarían la nueva oferta.
Siguiendo esta lógica, abogamos por cerrar alrededor del 80 por ciento del sector de la salud, dejando sólo las partes más útiles. Un período de protección de unos pocos años para completar el cierre, en el que ninguna nueva organización "de salud" pueda ingresar al mercado, evitaría un rápido reingreso de los mismos villanos. La presunción de baja eficacia de cualquier medicamento o intervención nueva también debería ayudar a prevenir nuevas tragedias similares a la crisis de opioides u otras emergencias de salud causadas directamente por drogas sofisticadas.
La noción de qué es la salud pública también debería cambiar. El agua potable, la cocina con electricidad o gas, las industrias poco contaminantes, la recogida eficiente de basura, las aguas residuales subterráneas y el fomento de hábitos alimentarios saludables y la participación en deportes deberían considerarse inversiones fundamentales en salud pública. Con la enorme cantidad de dinero liberada al abolir las partes inútiles de su actual gasto en salud, Estados Unidos y otros gobiernos occidentales pueden permitirse fácilmente grandes mejoras en estas áreas.
También deberíamos considerar el beneficio para la salud de la migración para el mundo en su conjunto, un beneficio que fue olvidado y puesto patas arriba durante la pandemia de COVID-XNUMX. Sunetra Gupta sostiene muy bien que la población mundial se vuelve más saludable cuando los viajeros internacionales recolectan y diseminan variantes débiles de virus, inmunizando así a las poblaciones contra variantes fuertes de manera muy similar a como lo hacen las vacunas, pero de manera mucho más económica y efectiva. La exposición a los viajeros le da al sistema inmunológico un buen entrenamiento: lo suficiente para fortalecerse, no demasiado para sucumbir.
Más allá de abogar por una alimentación saludable, el ejercicio y unos viajes internacionales intensos, está la cuestión de qué papel desempeña una política de salud pública óptima en la promoción de estilos de vida concretos. En la actualidad, Occidente padece niveles elevados y crecientes de obesidad, adicción a los juegos, problemas de salud mental y soledad.
Para la industria de la salud, todo esto es una bendición, ya que proporciona un flujo constante de víctimas a las que desplumar. En nuestra opinión, lo que se necesita para superar estos trágicos problemas es principalmente un resurgimiento de sistemas sociales más saludables cuyo deterioro fue el principal agente en su creación. Abogamos por comunidades que sean más funcionales en general y que cuiden a los jóvenes y a los solitarios ubicándolos en roles productivos en lugar de tratarlos como víctimas.
En definitiva, las burocracias sanitarias públicas y privadas obstaculizan este tipo de reactivación comunitaria, porque las comunidades funcionales rivalizan por los mismos recursos y los mismos "clientes" que las burocracias sanitarias.
Por lo tanto, esperamos que cerrar gran parte de nuestro sistema de salud actual ayude a revivir comunidades que luego comenzarían a abordar aquellos de nuestros problemas de salud modernos que son en gran medida de origen social. Lo mismo se aplica a muchas "necesidades especiales" de salud mental: la industria de la salud que se beneficia al otorgar a grandes fracciones de la población una etiqueta lucrativa (autista, límite, trans, bipolar, TDAH, TOC, etc.) debería cerrarse y sus actividades anteriores declararon especulación criminal, dejando a las comunidades revividas decidir si tales etiquetas son útiles y cuándo, y en última instancia ayudar a personas con diferentes talentos e inclinaciones a encontrar formas de contribuir.
Getting Real
Reconocemos plenamente que nuestro análisis anterior es desagradable desde el punto de vista político y, de hecho, que en la práctica no hay ningún desencadenante para que suceda lo que proponemos, al menos en el corto plazo. Después de todo, estamos abogando por cerrar alrededor de una sexta parte de la economía estadounidense y más del 10 por ciento de la economía de la UE. Entidades parásitas de ese tamaño no dejan ir a sus víctimas sin luchar. Impulsarán todo tipo de "remedios" mágicos y técnicos para los muchos males que padecen las personas y demonizarán por todos los medios disponibles a cualquiera que abogue por su desaparición.
Esperamos que la gran mayoría, incluso de los médicos y profesionales de la salud en el movimiento antibloqueo, estén en contra de nuestras propuestas, por la sencilla razón de que muchos de ellos no tendrían trabajo en nuestra solución preferida. Hemos hablado con varios profesores de medicina de alto perfil y especialistas en ejercicio que ven todos los males que vemos, pero que aún se aferran a alguna solución técnica mágica que los solucionará todo. Sueñan con medidas perfectas de salud y necesidades sanitarias para alimentar una burocracia sanitaria benévola. Quieren deshacerse de algunos directivos, pero sólo para ocupar su lugar y ampliar el sistema sanitario.
Nuestra solución, mucho más barata y sencilla, es volver a lo básico en materia de salud, cerrar la mayor parte del sector sanitario en expansión y reconstruir sólo lo que funciona.
Publicado bajo un Licencia de Creative Commons Atribución Internacional
Para reimpresiones, vuelva a establecer el enlace canónico en el original Instituto Brownstone Artículo y Autor.











